
Главная страница Случайная страница
КАТЕГОРИИ:
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Аритмии, вследствие нарушения автоматизма синусового узла
|
|
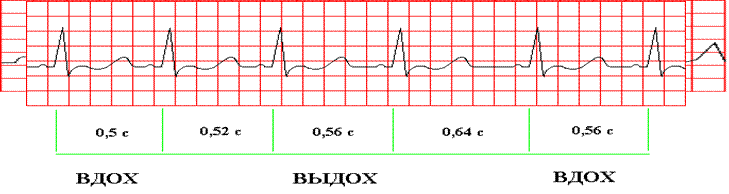
Синусовая аритмия имеет место в случаях, когда разница между самым длинным и самым коротким циклом на ЭКГ, снятой в состоянии покоя, превышает 0, 12 с. Это является вариантом нормы и часто наблюдается у детей.
Фазовая (дыхательная) синусовая аритмия зависит от фаз дыхания: продолжительность цикла сердечного сокращения уменьшается со вдохом и увеличивается с выдохом.
Синусовая тахикардия - учащение сердечной деятельности в состоянии покоя от 90 до 140 сокращений в 1 мин при сохраненном правильном синусовом ритме. У здоровых лиц бывает при физической нагрузке, приеме пищи, кофе и эмоциональном возбуждении. В патологических условиях отмечается при неврозах, повышении температуры, сердечной недостаточности, анемиях, при боли, при действии лекарственных средств (адреналин, кофеин, атропин, изадрин)
Клиническая картина: больные предъявляют жалобы на сердцебиение, которое может сопровождаться одышкой. Объективно: учащение пульса более 90 уд в мин, усиление звучности тонов.
Синусовая брадикардия - уменьшение частоты сердечных сокращений ниже 60 в 1 мин при сохранении правильного синусового ритма. Она может встречаться у здоровых, особенно физически тренированных лиц из-за усиления влияния на сердце парасимпатической нервной системы. В патологических условиях отмечается при повышении внутричерепного давления (опухоли мозга, менингит, кровоизлияния в мозг), микседеме, брюшном тифе, голодании, при отравлении свинцом, никотином, действии сердечных гликозидов, бетаблокаторов.
Клиническая картина: больные предъявляют жалобы при резкой брадикардии (40 в 1 мин) на головокружение, которое может сопровождаться кратковременной потерей сознания из-за гипоксии мозга
Объективно: урежение пульса менее 50 уд в 1 мин, ослабление звучности тонов.
Аритмии, вследствие нарушения возбудимости:
Экстрасистолии (Э) являются наиболее частым нарушением сердечного ритма. Э --это преждевременное (раннее) сокращение какого-то отдела или всего сердца под влиянием эктопического импульса, не из синусового узла (СУ). По месту возникновения выделяют: предсердные Э (зубец Р предшествует QRS), из АВ узла (на ЭКГ отрицательный Р) и желудочковые (нет волны Р; ORS уширен, более 0, 14 с и чаще похож на блокаду ножек пучка Гиса). Э могут быть " ранние" -- R на T (извещая о близкой ФЖ) и " поздние".
Основные причины развития Э: Функциональные и нейрорефлекторные (экстракардиальные), возникающие при: НЦД, желчнокаменной и мочекаменной болезнях, язвенной болезни желудка и 12-перстной кишки, диафрагмальной грыже, патологии легких, средостения, фибромиоме матки, эмоциональном стрессе (неврогенные Э), климактерических или эндокринных нарушения (сахарном диабете, тиреотоксикозе). Эти Э часто исчезают после ликвидации патологического очага.
· Болезни миокарда: ИБС, АГ, пороки сердца, легочное сердце, кардиомиопатии, миокардиты, дистрофия миокарда при алкоголизме, анемии, тиреотоксикозе. Наиболее частой причиной изолированной органической Э в молодом возрасте является миокардит, а у лиц среднего и пожилого возраста - ИБС, атеросклеротический кардиосклероз.
· Очаговая инфекция (хронический тонзиллит).
· Интоксикация лекарствами (аэрозолями В2-агонистов, злоупотребление кофе, злостное курение).
Появление Э свидетельствует об электрической нестабильности миокарда. В отсутствие органического заболевания сердца - редкие желудочковые Э (менее 30/ч) не повышают риск развития смерти. Тогда как, частые предсердные Э (более 6/мин) могут быть предвестником фибриляции и трепетания предсердий. Ранние, групповые, политопные желудочковые Э могут быть предвестником ЖТ или ФЖ.
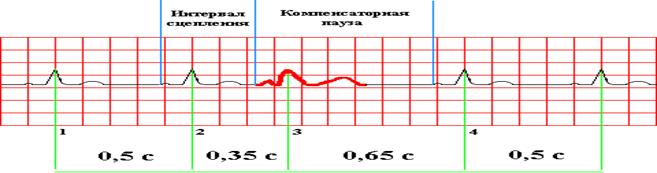
Предсердная экстрасистолия - это преждевременное возбуждение и сокращение сердца. Импульсы, возникают в эктопическом (не синусовом узле) предсердном очаге и являющиеся преждевременными по отношению к основным синусовым циклам. Вектор преждевременного зубца Р отличается от такового у синусового зубца Р. Специфический признак - неполная компенсаторная пауза. Их часто обнаруживают у практически здоровых людей.

Желудочковая экстрасистолия - преждевременное возбуждение и сокращение желудочков, обусловленное гетеротопным очагом автоматизма в миокарде одного из них. На ЭКГ комплекс QRS уширен и деформирован, продолжительность больше или равна 0, 12 с, укороченный сегмент SТ, зубец Т расположен дискордантно по отношению к главному зубцу комплекса QRS, полная компенсаторная пауза. Левожелудочковая экстрасистола -уширение, деформация и увеличение амплитуды зубцов QRS и дискордантный зубец Т в правых грудных отведениях. Правожелудочковая экстрасистола - уширение, деформация и увеличение амплитуды комплекса QRS и дискордантный зубец Т в левых грудных отведениях.
Клиническая классификация желудочковых экстрасистол по Лауну:
• I степень - одиночные редкие монотопные экстрасистолы не более 60 в 1 ч;
• II степень - частые монотопные экстрасистолы более 5 в 1 мин;
• III степень - частые политопные полиморфные экстрасистолы;
• IV степень - А - групповые (парные), Б - 3 и более под ряд (короткие пароксизмы желудочковой тахикардии);
• V степень - ранние экстрасистолы типа Р на Т.
•
• а)единичная

б) парная
 |
 |
бигемения
тригемения

в) групповая

Клинические проявления Э весьма широки: от безобидных, не замечаемых больным (например, редкие, одиночные желудочковые Э, не вызывающие нарушений гемодинамики) до менее грозных, определяемых субъективно как " замирание сердца, сердцебиение, толчки в груди"; Э могут сопровождаться болями в грудной клетке, дискомфортом в животе и усталостью. При желудочковых Э могут быть обмороки, а при групповых Э - головокружение, тошнота. При большой частоте Э снижается коронарный кровоток. Обычно Э функционального генеза (без нарушения сократимости миокарда) " ярче" воспринимаются больным. И, наоборот, при органических поражениях сердца - больные Э часто не замечают или быстро привыкают к ним.
Лечение Э. Используют эмпирический " перебор" лекарств или тестирование лекарства в условиях " острого опыта" (разовая доза равняется половине суточной). Дают однократно пробную дозу антиаритмика с длительной регистрацией ЭКГ (холтеровское мониторирование): до и после приема (введение) лекарства.
Проба расценивается как положительная, если:
снижается частота Э в 3 и более раз (или на 50-75% от исходного уровня);
исчезают Э 3-5 классов по классификации Лауна, исчезают ощущения перебоев и улучшается самочувствие.
При лечении Э на фоне заболеваний сердца первостепенное значение имеет лечение основного заболевания и сопутствующих болезней, вызывающих рефлекторную Э. Выбор лекарства является последним этапом лечения Э, до этого проводят коррекцию факторов риска развития Э.
Показания для лечения Э:
очень частая, как правило, групповая Э, вызывающая нарушения гемодинамики;
выраженная субьективная непереносимость ощущения перебоев в сердце.
При наджелудочковых Э используют комплекс седативных средств (валокардин, корвалол, настойка валерьяны или пустырника) плюс В-адреноблокаторы (b-АБ) орально, в небольшой дозе (с них начинается подбор препаратов). В более тяжелых случаях вводят пропранол в/в по 1 мг в течение 1 мин; далее каждые 30 с повышается доза на 1 мг до купирования или прием внутрь: 40 мг 3 раза в сутки, с постепенным повышением дозы (при отсутствии эффекта) до 300 мг/сутки и последующим переходом на поддерживающие дозы.
При отсутствии эффекта назначают верапамил - внутрь 120-160-240 мг/сутки или кордарон (400-600 мг/сутки). Если эти лекарства не дают положительного эффекта, то применяют: новокаинамид или хинидин. В случае неэффективности монотерапии, комбинируют антиаритмики в уменьшенных дозах (например, их комбинации с b-АБ или кордароном). У больных с Э и наличием выраженных проявлений хронической недостаточности кровообращения (ХНК) можно комбинировать сердечные гликозиды (СГ) с пропранолом, под контролем ЧСС.
Если у больного без патологии сердца возникли редкие, бессимптомные желудочковые Э, то лечения не проводят. При появлении на фоне желудочковых Э симптоматики, беспокоящей больного или ухудшения его самочувствия -- проводят активную терапию. Так, наличие острых, гемодинамически значимых желудочковые Э или частых (более 5/мин.) групповых, политопных и ранних экстрасистол (R на T) или желудочковых Э высоких градаций является абсолютным показанием для антиаритмической терапии. У госпитальных больных, особенно на фоне ОИМ и для профилактики возможной первичной фибриляции желудочков (ФЖ) вводят следующие препараты для снижения риска внезапной смерти или уменьшения симптоматики:
Лидокаин 2% 5, 0 (50 – 100 мг; ударная доза=1 мг/кг) в/в струйно болюсом за 2 мин. Затем, через 30 мин (при в/в введении действие лидокаина через 20 мин заканчивается) вводится ещё 50 мг струйно (до достижения суммарной дозы 5 мг/кг). Потом препарат вводится капельно, в/в и длительно, со скоростью 1-2 мг в мин (до 120 – 200 мг).
Новокаинамид 10% 10, 0 (до 1 г) в/в, струйно, медленно с интервалом в 3-4 часа (часто в комбинации с мезатоном (1% 0, 25 мл) или норадреналином (0, 2% 0, 2 мл) для профилактики резкого снижения АД.
Либо в/в, медленно кордарон (450-600 мг или внутрь 600-800 мг) или этацизин (в/в, болюс, 50-100 мг, за 5 мин; доза=0, 45 мг/кг).
При неэффективности монотерапии рекомендуются комбинации препаратов: кордарон + ритмилен; хинидин + этмозин; а при выраженной ХНК -– дигоксин + b-АБ под контролем ЧСС.