
Главная страница Случайная страница
КАТЕГОРИИ:
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Принципы работы электронной регистратуры
|
|
Основными принципами работы электронной регистратуры являются:
выбор схемы организации расписания работы врачей, ведущих прием в поликлинике;
возможность гибкой настройки расписания врачей;
возможность записи пациента на прием к врачу в широком временном диапазоне - от одного дня до одного месяца;
возможность регистрации первичных и повторных посещений в поликлинике, а также посещений на дому.
Электронная регистратура позволяет использовать различные формы записи на прием к врачу - как по телефону, так и через Интернет, предоставляя населению возможность планировать посещение врача и с максимальным комфортом и минимальными потерями времени получить медицинское обслуживание.
Для записи через Интернет в разделе " Электронная регистратура" на сайте Медицинского портала Чувашской Республики (www.med.cap.ru) выбираются лечебное учреждение, номер участка, врач-специалист и удобное время посещения врача.
Запись к врачу производится на ближайшие 14 дней с момента обращения согласно действующему в поликлинике расписанию. Запись к врачам " узких" специальностей (эндокринолог, невролог, хирург, офтальмолог, уролог, нефролог и др.) осуществляется в системе " Электронная регистратура" только участковым врачом или врачом общей (семейной) практики и только при наличии соответствующих показаний.
Запись на повторный прием осуществляется в системе " Электронная регистратура" участковым врачом или врачом общей (семейной) практики, другими специалистами амбулаторно-поликлинических подразделений после завершения первичного приема.
Вход в программу защищен паролем, поэтому все сведения о пациентах в базе данных электронной регистратуры для внешних пользователей недоступны, информацию получает только медицинский работник. Предусмотрена запись на прием как по телефону с рабочих мест врачей общей практики, так и через электронную регистратуру в фойе поликлиники. Запись ведется через интервалы в 10-15 мин в течение рабочего времени. Каждые полчаса имеется " время резерва" для пациентов, нуждающихся в срочной консультации специалистов, пациентов с листком нетрудоспособности и не записанных на прием через электронную регистратуру. Это время для внешних пользователей обозначено окном " занято".
Все структурные подразделения поликлиники объединены в единую локальную сеть. Координатором всех данных сети является саll-центр. Информация о порядке записи к врачам через электронную регистратуру и саll-центр размещена в фойе поликлиники и на сайте учреждения. Медицинские регистраторы, работающие в саll-центре, отвечают на звонки, дают справочную информацию, принимают вызовы на дом, записывают на прием через электронную регистратуру, а также осуществляют взаимодействие с городским перинатальным центром и женской консультацией: получают сведения о беременных, состоящих на учете в женской консультации, о родильницах для своевременной передачи информации участковым терапевтам, врачам общей практики с целью проведения активного патронажа на дому данной категории лиц.
Организован выездной прием узкими специалистами: эндокринологом, кардиологом, дерматологом, гинекологом в отделения (офисы) врача общей практики. В " Электронный журнал выявленной патологии" собирается вся информация от диагностических служб о пациентах, нуждающихся в дообследовании, которая передается врачам первичного звена.
Ежедневно, до начала приема, медицинская сестра получает в регистратуре сведения о записанных пациентах. Медицинские регистраторы готовят амбулаторные карты, статистические талоны, которые доставляются в кабинет врача. В целях упорядочения потоков пациентов в фойе поликлиники работают администраторы, в обязанности которых входит информирование пациентов и запись по направлениям участковых врачей к врачам " узких" специальностей. Ответственными специалистами ежедневно проводится актуализация расписания работы врачей в соответствующих разделах электронной регистратуры и на сайте учреждения.
Регулярно проводится инструктаж ответственных специалистов, врачей первичного звена и сестринского персонала о работе с программным обеспечением " Электронная регистратура".
Центр госпитализации находится в онлайн-связи с приемно-диагностическим отделением. Пациенты, направленные врачом общей практики или участковым терапевтом на плановую госпитализацию, обращаются в данный центр для оформления первичной медицинской документации и получают памятку с указанием даты и времени госпитализации. Непосредственно в день госпитализации пациент обращается в кабинет плановой госпитализации приемно-диагностического отделения и получает историю болезни с оформленным титульным листом. При этом сокращается как время оформления первичной медицинской документации, так и время пребывания пациента в приемно-диагностическом отделении.
Автоматизированное рабочее место медицинского работника — это комплекс, обеспечивающий ведение БД, обработку информации и поддержку процессов принятия решений в определенной предметной области. Аналогом АРМ в зарубежных источниках является компьютеризированная врачебная система записи состояния здоровья — Computerized physician order entry (СРОЕ).
Можно выделить несколько основных функций АРМ.
1. Регистрация пациентов (в АРМ медицинской сестры регистратуры, приемного отделения) и направление на обследование, к врачам-специалистам и на госпитализацию (в АРМ врача, заведующего отделением, главного врача и его заместителя, главного специалиста).
2. Ведение медицинской документации. Эта функция реализуется в большинстве АРМ медицинских работников. Она включает обеспечение ввода, коррекции и хранения данных. Специальный модуль обеспечивает доступ к личному архиву и общим архивным данным с целью поиска прецедентов, что особенно важно при диагностике редких и сложных случаев заболеваний и выборе оптимальной для конкретного случая схемы лечения.
3. Сортировка заявок в АРМ врачей, фельдшеров и медицинских сестер: в системе скорой медицинской помощи, при телемедицинском консультировании, массовом поражении в чрезвычайных ситуациях и военно-полевых условиях.
4. Планирование профилактических эпидемиологических мероприятий (вакцинации, иммунизации) и контроль их выполнения в установленные сроки (в АРМ медицинской сестры прививочного кабинета). Модуль вакцинации и иммунизации должен включать медицинские показания и противопоказания к проведению прививок как постоянного, так и временного характера (например, эпидемиологическая обстановка в регионе, недавно перенесенное пациентом заболевание, выраженные аллергические реакции в анамнезе и т.д.). Этот АРМ строится в соответствии с установленными нормативными требованиями, включая автоматическое формирование журнала прививочного кабинета.
5. Планирование диспансерных осмотров. Это функция АРМ врача поликлиники (общей практики, участкового, специалистов).
6. Поддержка лечебно-диагностических мероприятий. В АРМ врачей эта функция включает компьютерную диагностику, прогнозирование осложнений и динамики патологического процесса, выбор плана обследования и лечения (на основе утвержденных для конкретной патологии стандартов). Поддержка процесса выбора лечебной тактики предусматривает прогностическую оценку предлагаемого подхода, а конкретные методы лечения — учет показаний, противопоказаний, ограничений, совместимости и побочных эффектов препаратов для конкретного больного, расчет дозировок, ингредиентного баланса жидкостей и парентерального питания в перерасчете на массу или поверхность тела. При планировании оперативного вмешательства проводится автоматическая оценка риска предполагаемого исследования с учетом критерия альтернативы, обусловленного тяжестью состояния.
7. Обработка данных и ведение электронного документооборота при проведении лабораторных, функциональных, радиологических и инструментальных исследований, в том числе с использованием программно-аппаратных комплексов. Поддержка лабораторной диагностики включает оценку результатов исследований в сравнении с нормальными половозрастными значениями показателей, при учете установленного или предполагаемого диагноза и тяжести состояния, а также контроль качества исследований для оценки воспроизводимости, точности, правильности получаемых результатов. Поддержка функциональной и лучевой диагностики в рамках соответствующих АРМ включает: а) проведение расчетов (например, при анализе медицинских сигналов); б) сравнительный анализ физиологических параметров в разные возрастные периоды жизни и при различной патологии, масштабирование и контрастирование изображений, их наложение и сопоставление за различные временные интервалы, т.е. сравнение различных наблюдаемых паттернов (образов) с возможностью их представления в графической форме. Возможен просмотр как отдельных хранимых изображений, так и видеорядов, характеризующих процесс в динамике.
8. Поддержка врачебных решений в процессе контроля мониторируемых показателей физиологического состояния организма. Непрерывный или дискретный контроль параметров жизненно важных систем организма с учетом диагноза и тяжести состояния пациента при одновременном анализе предшествующих и текущих записей в БД позволяет повысить эффективность поддержки принятия врачом оперативных решений.
9. Компьютерное экспериментирование в фармакологии при создании новых фармакологических препаратов и при анализе взаимодействия лекарственных средств между собой. Виртуальный аспект процесса разработки новых медикаментов предполагает использование БД имеющихся фармакологических средств, включающее полный спектр их структуры и физико-химических свойств. Это необходимо для определения будущей реакционной способности метаболита, оценки потенциальной биотрансформации веществ, прогнозирования антипродуктивных качеств лекарственных препаратов и т.д. Аналогичным образом на основании знаний о химических и физических свойствах препаратов обеспечивается анализ взаимодействия лекарственных средств между собой.
10. Поддержка организационных решений, включая прогнозирование и медико-тактические решения в чрезвычайных ситуациях.
11. Медико-статистическая обработка данных. Эта функция должна быть предусмотрена в любом АРМ, но только в АРМ врача-статистика является основной наряду с поддержкой базы медико-статистических данных.
12. Расчет стоимости консультаций, обследования и лечения. Эта функция может осуществляться при необходимости на любом АРМ, но является основной для АРМ экономиста ЛПУ, в котором обычно предусмотрены возможности для углубленного экономического анализа деятельности медицинского учреждения, специальных служб или системы здравоохранения.
13. Доступ к информационным ресурсам и дистанционный обмен данными. Эта функция предполагает возможность: а) обращения к разнообразным базам медицинских данных внутри учреждения (включая БД других АРМ), в специализированной корпоративной сети, в Интернете; б) обмен данными с использованием web-технологий в целях телеконсультирования и интерактивный аудио/видеообмен при видеоконсультациях. Как видно из изложенного, АРМ медицинского работника — это общее понятие, объединяющее большой ряд АРМ, специализированных в соответствии с профилем деятельности работника. Почти любые проблемно-ориентированные АРМ могут функционировать самостоятельно или в составе ИМС.
52. Задача повышения структурной эффективности отрасли предполагает усиление требований к ресурсному обеспечениюздравоохранения. Для выполнения возложенных на него функций ЛПУ современного типа обладает необходимыми ресурсами, перечень которых сегодня значительно расширился и включает как традиционные составляющие - основные фонды (здания и сооружения), медицинские приборы и оборудование, средства вычислительной техники и связи, финансовые и кадровые ресурсы, так и инновационные научные (интеллектуальные), информационные и технологические ресурсы (прогрессивные медицинские, организационные и управленческие технологии), ЛС, медицинский инструментарий, товары и изделия медицинского назначения и др.
Названные ресурсы определяют качество производства медицинских услуг, работы врачей-специалистов, а также эффективность управления ЛПУ. Именно «ресурсоемкость» ЛПУ обеспечивает качество предоставляемой населению медицинской помощи.
Только в последние 2 десятилетия с созданием в здравоохранении компьютерных информационных баз данных, массовым внедрением информационных систем появилось новое понятие - информационные ресурсы отрасли. Это самый ценный и динамичный вид медико-производственных ресурсов. Сегодня они в форме автоматизированных баз данных (БД) - медицинской, фармацевтической, экономической, финансовой и прочей информации, электронных аналогов медицинской документации (историй болезни, медицинских карт амбулаторных больных, карт вызова скорой медицинской помощи и др.), автоматизированных рабочих мест (АРМ) врачей и других медицинских работников, экспертных систем, электронных изданий медицинской научной и учебной литературы, телемедицинских и интернет-технологий предоставляют большие возможности информационного обеспечения профессиональной деятельности врача и овладения им современными достижениями медицины, основанной на доказательствах.
Информационные ресурсы и технологии оказывают кардинальное воздействие на трудовую деятельность специалистов и отвечают возросшим требованиям повышения доступности для широких слоев населения России высокоспециализированных видов медицинской помощи. В ряде регионов страны наработан богатый информационный потенциал здравоохранения. В настоящее время как никогда ранее необходимо сконцентрировать его
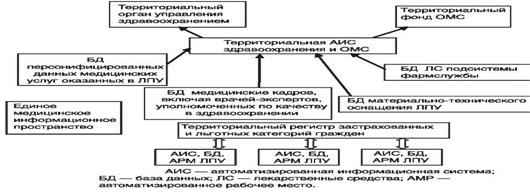
Рис. 78. Информационные ресурсы территориального здравоохранения
на реализации повышения качества и доступности оказываемой населению медицинской помощи.
Центральное место в медико-информационных структурах отводится БД, касающихся населения соответствующих территорий. К наиболее ценным информационным ресурсам территориального здравоохранения (рис. 78) относятся:
• БД застрахованного населения, фрагментом которых являются данные о льготных категориях граждан, для которых медицинское и медикаментозное обеспечение осуществляется с учетом назначенных им государственных льгот;
• базы персонифицированных медицинских данных о больных социально значимыми болезнями (регистры онкологических больных, больных туберкулезом, диабетом, ВИЧ-инфицированных и др.);
• медико-статистические базы персонифицированных данных медицинских услуг, включая услуги амбулаторно-поликлинической, стационарной, скорой и неотложной медицинской помощи, стоматологической помощи;
• базы финансово-экономической информации;
• БД по кадровому составу и материально-техническому оснащению
ЛПУ;
• базы фармакоэкономических данных, регистры ЛС;
• базы нормативно-справочной информации и др.
В настоящее время в здравоохранении имеется большое количество разнообразных персонифицированных БД и регистров целевого назначения («Чернобыльский», «Сахарный диабет», БД специализированных медицинских служб, регистры поликлиник и т.д.) на всех уровнях - начиная с уровня учреждений до федерального включительно.
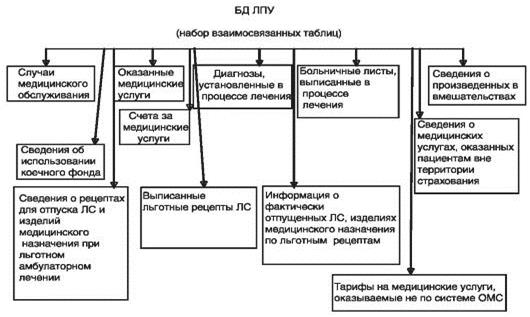
Рис. 79. Структура автоматизированной БД ЛПУ
Одним из основных информационных ресурсов медицинского учреждения является его автоматизированная корпоративная БД (рис. 79), включающая сведения из медицинских карт пролеченных и находящихся на лечении больных, данные об объемах и характере оказанной им медицинской помощи, затратах медицинского учреждения на конкретного пациента, счетах на оплату этих услуг, финансовых потоках, формирующихся при оплате медицинской помощи, значительный объем нормативно-справочной медицинской и экономической информации.
Медико-статистический и финансово-экономический анализ деятельности отдельного медицинского учреждения и их территориальной сети, контроль качества оказываемой ими медицинской помощи базируется на информации этой БД.
Безусловно, важным вопросом является регламентирование порядка доступа к информационным ресурсам, порядка предоставления и защиты информации. Здесь прежде всего следует иметь в виду, что эти ресурсы имеют статус государственных информационных ресурсов. Они подразделяются на открытые (общедоступные) и на ресурсы ограниченного доступа (отнесенные к государственной тайне и конфиденциальные) в соответствии с законодательством Российской Федерации. К конфиденциальной информации относится информация о гражданах (персональные данные) и коммерческая информация. Порядок представления и права собственников документированной информации регламентируются ФЗ «Об информации, информатизации и защите информации» (1995) и другими федеральными законами.
Информационные ресурсы, являющиеся собственностью организаций, включаются в состав их имущества в соответствии с гражданским законодательством Российской Федерации (ст. 6 п. 5 указанного ФЗ РФ).
Накопленные за несколько лет достоверные данные территориального уровня по стационарной и поликлинической, санитарно-
эпидемиологической службе позволяют выполнять прогнозирование, планирование и оценивать различные аспекты деятельности учреждений здравоохранения в целях управления. Однако эти БД имеют разные форматы и поддерживаются программами, выполненными на самом различном профессиональном уровне. Существующие в них подсистемы анализа данных, как правило, весьма ограничены и жестко регламентированы.
Поэтому необходима разработка (или адаптирование) универсальной системы анализа информации, которая могла бы настраиваться на структуру БД в любом формате и обеспечивала бы доступный пользовательский интерфейс для получения произвольной выборки и группировки информации с формированием заданных выходных документов. В этом случае можно существенно повысить эффективность использования персонифицированных баз данных и снизить затраты на их сопровождение. И сегодня можно с удовлетворением констатировать, что уже имеются варианты подобных пользовательских программных интерфейсов, использующих современную технологию клиент-сервер для интеграции, к примеру, всех источников информации по финансированию здравоохранения как по медицинскому страхованию, так и по бюджету. При этом периодичность запроса, обработки и анализа информации в них зависит только от пользователя.
Основу информационной инфраструктуры здравоохранения составляют медицинские информационно-аналитические центры - МИАЦ (содержание примерного Положения об организации деятельности МИАЦ раскрывается в информационном письме Минздрава РФ? 2510/9138-01-32 от 24.08.01 «О медицинском информационно-аналитическом центре») - правопреемники информационно-вычислительных центров и Бюро медицинской статистики органов управления здравоохранением субъектов Российской Федерации и координационные информационные центры СМО и департаментов здравоохранения муниципального уровня, на которые возлагаются функции сбора, контроля, обработки, экспертизы и анализа информации о процессах медицинского обслуживания населения соответствующих территорий.
Главная цель деятельности этих центров заключается в формировании на основе информационно-коммуникационных технологий (ИКТ) единой информационной системы здравоохранения Российской Федерации путем создания межотраслевой системы сбора, обработки, хранения и предоставления информации, обеспечивающей динамическую оценку состояния здоровья населения и информационную поддержку принятия решений, направленных на его улучшение. Предметом их деятельности является ведение интегрированных корпоративных БД и анализ медицинской статистической информации о сети, кадрах, деятельности организаций здравоохранения и состоянии здоровья населения, управление системой медицинского статистического учета и отчетности в организациях здравоохранения соответствующих территорий.
Однако одни только эти центры не в состоянии собрать воедино и «переварить» мощные потоки медицинской, медико-экономической, фармакологической, коммерческой, правовой и прочей информации, без которой невозможно разработать, обеспечить ресурсами и реализовать территориальную программу государственных гарантий бесплатной медицинской помощи гражданам, гармонизировать взаимоотношения между территориальными фондами ОМС, департаментами здравоохранения, СМО и ЛПУ.
При их непосредственном участии создается разветвленная многоуровневая система информационного обеспечения, выстраивается современная вертикаль управления здравоохранением.
В заключение отметим все возрастающую практическую роль международных медицинских информационных ресурсов, доступность к которым осуществляется средствами интернет-технологий. Так, ежегодно в мире появляется 2 млн медицинских статей, издается до 20 тыс. медицинских журналов. В этой ситуации с позиций компетентности остается один выход: обращаться к надежным информационным источникам, тщательно отфильтровывать и обобщать полученную информацию.
Для врачей-специалистов удобной с точки зрения поискового аппарата является информационная БД Medline, включающая около 75% мировых, преимущественно англоязычных изданий, и насчитывающая более 4 тыс. профессиональных и специализированных журналов. Medline содержит все ссылки, представленные в 3 ведущих медицинских библиографических справочниках: Index Medicus, Index to Dental Literature, International Nursing Index.
Если пользоваться базой Medline средствами Internet, оптимальным является выбор Medscape и Bio Med Net (www. bmn. com).
На основе Medline составлена база данных библиотеки Кохрейна (Cochrane library). Систематические обзоры - главная ее продукция; их объединяют результаты научных исследований с практическим использованием в здравоохранении.
Систематический обзор - это научное исследование с заранее спланированными методами, где объектом изучения служат не сами пациенты, а результаты ряда оригинальных исследований. Методология статистического объединения результатов надежных исследований носит название метаанализа. Систематические обзоры предназначены для того, чтобы найти ответы на определенные, часто довольно узкие, клинические вопросы.
Преимущество библиотеки Кохрейна заключается в том, что на нее можно подписаться, как на газету, она может быть установлена на персональный компьютер (выпускается на лазерных дисках), элементарна в обращении, информация в ней раз в квартал пополняется и исправляется, если новые данные отличаются от прежних. То есть библиотека постоянно модернизируется, и авторы обзора ежегодно его обновляют с учетом результатов новых исследований.
Главное отличие Кохрейновской библиотеки в том, что информация в ней тщательно отобрана из разноязычных источников. Она имеет несколько компьютерных БД:
• БД систематических обзоров;
• базу рефератов эффективности лечебных вмешательств;
• регистр контролируемых клинических испытаний;
• базу обзоров по методологии медицинских исследований;
• БД экономической оценки лечебных вмешательств Национальной службы здоровья Великобритании.
Кохрейновский систематический обзор:
• отвечает на четко сформулированный клинический вопрос;
• анализирует достоверность исследований, оценивая надежность сбора и обработки клинической информации;
• обобщает только доброкачественные данные.
Он позволяет сделать один из выводов: вмешательство несомненно эффективно и его необходимо применять; вмешательство неэффективно и его не следует применять; вмешательство наносит вред и его следует запретить; польза или вред не доказаны, и требуются дальнейшие исследования.
Благодаря общению с подобного рода материалами средствами Интернета, передаче знаний с использованием современных информационнокоммуникационных технологий обучение становится доступным, дистанционным и непрерывным. Однако не следует забывать и о немалых возможностях медицинских информационных ресурсов Государственной центральной медицинской библиотеки Минздрава России (ГЦМБ, www. scsml. rssi. ru).
Обобщая сказанное, можно отметить, что эффективная работа с отечественными и международными медицинскими информационными ресурсами, средствами глобальной сети Интернет максимально способствует информационной поддержке врачей в вопросах консультирования, диагностики, лечения и реабилитации больных; дает возможность информационного обеспечения справочной службы в области охраны здоровья населения, предоставляет сведения о проведении конференций, выставок по медицинской тематике, об итоговых документах, принятых на них.
Большой практический интерес вызывают также медицинские информационные ресурсы Минздрава РФ (в виде приказов, информационных и методических писем, нормативных материалов, отраслевых стандартов и
пр.).
Таким образом, информационные ресурсы здравоохранения в последнее время активно развиваются, расширяются и представляют собой важные инструментальные средства управления здравоохранением на различных его уровнях. Они служат основой организации единого информационного пространства здравоохранения муниципального, территориального, регионального и федерального уровней. Они же имеют вполне определенную научную, практическую и коммерческую ценность. Поэтому разработка концептуально-методических основ в области развития информационного потенциала отрасли представляется задачей первостепенной значимости.
53. Профила́ ктика (др.-греч. prophylaktikos — предохранительный) — комплекс различного рода мероприятий, направленных на предупреждение какого-либо явления и/или устранение факторов риска.
Профилактические мероприятия — важнейшая составляющая системы здравоохранения, направленная на формирование у населения медико-социальной активности и мотивации на здоровый образ жизни.
Выделяют общественную, включающую систему мероприятий по охране здоровья коллективов и индивидуальную профилактику, предусматривающую соблюдение правил личной гигиены в быту и на производстве.
Индивидуальная — включает меры по предупреждению болезней, сохранению и укреплению здоровья, которые осуществляет сам человек, и практически сводится к соблюдению норм здорового образа жизни, к личной гигиене, гигиене брачных и семейныхотношений, гигиене одежды, обуви, рациональному питанию и питьевому режиму, гигиеническому воспитанию подрастающего поколения, рациональному режиму труда и отдыха, активному занятию физической культурой и др.
Общественная — включает систему социальных, экономических, законодательных, воспитательных, санитарно-технических, санитарно-гигиенических, противоэпидемических и лечебных мероприятий, планомерно проводимых государственными институтами и общественными организациями с целью обеспечения всестороннего развития физических и духовных сил граждан, устранения факторов, вредно действующих на здоровье населения. Меры общественной профилактики направлены на обеспечение высокого уровня общественного здоровья, искоренение причин порождающих болезни, создание оптимальных условий коллективной жизни, включая условия труда, отдыха, материальное обеспечение, жилищно-бытовые условия, расширение ассортимента продуктов питания и товаров народного потребления, а также развитие здравоохранения, образования и культуры, физической культуры. Эффективность мер общественной профилактики во многом зависит от сознательного отношения граждан к охране своего здоровья и здоровья других, от активного участия населения в осуществлении профилактических мероприятий, от того, насколько полно каждый гражданин использует предоставляемые ему обществом возможности для укрепления и сохранения здоровья. Практическое осуществление общественной профилактики требует законодательных мер, постоянных и значительных материальных затрат, а также совместных действий всех звеньевгосударственного аппарата, медицинских учреждений, предприятий промышленности, строительства, транспорта, агропромышленного комплекса и т.д
В зависимости от состояния здоровья, наличия факторов риска заболевания или выраженной патологии можно рассмотреть три вида профилактики.
Первичная профилактика — система мер предупреждения возникновения и воздействия факторов риска развития заболеваний (вакцинация, рациональный режим труда и отдыха, рациональное качественное питание, физическая активность, охрана окружающей среды и т. д.). Ряд мероприятий первичной профилактики может осуществляться в масштабах государства.
Вторичная профилактика — комплекс мероприятий, направленных на устранение выраженных факторов риска, которые при определенных условиях (стресс, ослабление иммунитета, чрезмерные нагрузки на любые другие функциональные системы организма) могут привести к возникновению, обострению и рецидивузаболевания. Наиболее эффективным методом вторичной профилактики является диспансеризация как комплексный метод раннего выявления заболеваний, динамического наблюдения, направленного лечения, рационального последовательного оздоровления.
Некоторые специалисты предлагают термин третичная профилактика как комплекс мероприятий, по реабилитации больных, утративших возможность полноценной жизнедеятельности. Третичная профилактика имеет целью социальную (формирование уверенности в собственной социальной пригодности), трудовую (возможность восстановления трудовых навыков), психологическую (восстановление поведенческой активности) и медицинскую (восстановление функций органов и систем организма) реабилитацию.
54. Основные предпосылки маркетинга медицинских услуг: изменение методов финансирования ЛПУ; развитие коммерческих медицинских учреждений; обострение конкуренции; —снижение качества медицинского обслуживания; рост издержек производства и услуг, увеличение затрат ЛПУ на оказание услуг в связи с применением новых техноло- гий лечения, оборудования, лекарств; ухудшение состояния здоровья населения. Маркетинговые технологии необходимы в здравоохра- нении при условии их адаптации к специфике отрасли, ее ре- сурсам и задачам. Под медицинским маркетингом необходимо понимать деятельность, направленную на получение полной информации о потребностях населения в различных видах ме- дико-социальной помощи, обеспечивающей сохранение обще- ственного здоровья. В широком понятии маркетинг в здравоохранении пред- ставляет собой систему принципов, методов и мер, базирую- щихся на коллективном изучении спроса потребителей и це- ленаправленном формировании предложений медицинских товаров и услуг производителем. Основными видами маркетинга в здравоохранении явля- ются маркетинг медицинских услуг, организации, отдельных лиц, места и идей. Маркетинг медицинских услуг представляет собой процесс разработки, продвижения и реализации этих услуг, ориентиро- ванный на выявление специфических потребностей клиентов. Маркетинг организаций — это деятельность, предприни- маемая с целью создания имиджа, поддержки или изменения отношения населения к конкретному медицинскому учреж- дению. Для этого необходимо провести самооценку своей де- ятельности, а также ее оценку населением с целью выявления как положительных, так и отрицательных сторон работы. Да- лее разработать план маркетинга организации с целью форми- рования образа, который она хотела бы иметь, с учетом реаль- ных возможностей. Маркетинг отдельных лиц — это деятельность, предпри- нимаемая для создания, поддержания или изменения мнения по отношению к конкретным лицам. Это популяризация ве- дущих специалистов, знаменитостей в области здравоохра- нения. — — — Маркетинг мест — это деятельность, предпринимаемая с целью создания, поддержания или изменения отношения населения к конкретной местности, где находится ЛПУ. Мар- кетинг мест рекреации и лечения проводится с целью при- влечения отдыхающих и желающих получить курс лечения в санаторно-курортных и лечебных учреждениях в конкретных климато-географических зонах, городах, регионах страны. Маркетинг идей — это разработка и претворение в жизнь идей здравоохранения общественного характера: пропаган- да здорового образа жизни; кампании по борьбе с курением, наркоманией; кампании, касающиеся проблем планирования семьи и т. д. В сферу маркетинга здравоохранения входят все виды то- варов и услуг, информация, идеи, события, специалисты, уч- реждения, организации и т.д., имеющие отношение к сохране- нию и укреплению здоровья населения.
Маркетинг — это человеческая деятельность, так или ина- че имеющая отношение к рынку. Рынок медицинских услуг — это, с одной стороны, совокуп- ность всех медицинских услуг, изделий медицинской техники, методов организации медицинской деятельности, фармаколо- гических средств, а с другой — совокупность существующих и потенциальных производителей товаров и потребителей ме- дицинских услуг. Рынок медицинских услуг обладает следующими харак- теристиками: ограниченность числа продавцов и входа на рынок; неоднородность медицинской услуги, ее индивидуаль- ность, уникальность; недостаточная информированность покупателей о рын- ке услуг; • • • 22 невозможность или затруднительность сопоставления цены и качества; наличие большого числа государственных или частных бесприбыльных организаций; для реализации товара в большинстве случаев требу- ется компетентный посредник, который и оплачивает значи- тельную часть медицинской услуги; неопределенность в прогнозе результата; неравнодоступность медицинских услуг. Важными категориями рынка являются понятия прода- вец, покупатель, потребитель, так как они отличаются своей медицинской специфичностью. Потребитель покупает товар (услугу) для удовлетворе- ния своих нужд — в здравоохранении это пациент. Покупатель — неоднозначное понятие. Оно зависит от формы рынка медуслуг. В государственной системе здравоох- ранения функцию покупателя выполняет врач, так как именно он определяет, заказывает и реализует по своему усмотрению медицинские услуги потребителю — пациенту. Потребитель (пациент) в установленном государством порядке доверяет функцию покупателя врачу. В условиях частной практики врачевания пациент приобретает функции покупателя и пот- ребителя необходимого набора медицинских услуг по своему усмотрению. Продавцом, в зависимости от государственной политики в системе здравоохранения, может быть государство, страхо- вая компания, группа врачей и отдельные врачи-практики. В условиях перехода существующей системы здравоохранения в России на бюджетно-страховую модель финансирования, де- ятельность ЛПУ будет осуществляться и посредством рыноч- ных отношений, где в роли продавца выступают ЛПУ, а в роли покупателя — потребитель медицинских услуг (население). Механизм рынка услуг в здравоохранении функционирует благодаря взаимодействию трех основных параметров — спро- су, предложению и цене. Спрос — это количество медицинских услуг, которые же- лают и могут приобрести пациенты за определенный период • • • • • 23 по определенной цене. Спрос — явление гибкое, он чутко ре- агирует на различные воздействия. Факторы, влияющие на величину спроса: уровень доходов населения, изменения в структуре населения, численность пациентов в стране, изме- нение вкусов пациентов, форсирование спроса на медицинс- кие услуги и др. Существует классификация видов спроса на медицинские услуги (Кучеренко В.З., 1991, таблица 3). Для изучения спроса на потребительском рынке следует собрать следующую информацию: 1)что покупается на рынке; 2)каким образом делается выбор (прежде чем купить ус- лугу, потребители ищут информацию, оценивают варианты, принимают решение); 3)почему покупается (какова мотивация покупки); 4) кто покупает (общий социальный портрет потребителя); 5) сколько покупается; 6)как осуществляется покупка; 7)когда осуществляется покупка — временной фактор, се- зонность, другие жизненные события, приводящие к измене- нию объема услуг; 8) где осуществляется покупка — поликлиника, стационар; 9)какие аналогичные товары продаются на рынке и по каким ценам, насколько хорошо потребитель ориентируется в характеристиках аналогичных товаров.
55. Основной целью внедрения механизмов стандартизации явилось исключение немотивированных расходов назначений врачей и статистическую оценку результатов лечения. Признано, что наиболее важным свойством стандартов, как измерителей медицинского обслуживания, становится наличие статистически устойчивой связи между потреблением ресурсов и полезными результатами деятельности медицинских учреждений.
Стандартизация здравоохранения необходима:
для преемственности результатов диагностических и лечебных мероприятий, которые выполнены в различных медицинских учреждениях при оказании поэтапной медицинской помощи;
для сравнения результатов аналогичных мероприятий, выполненных в других аналогичных медицинских учреждениях других категорий;
для достоверной статистики, как инструмента регулирования стандартов по результатам его применения.
Сегодня во многих отраслях используются принципы управления качеством продукции. Ключевой элемент всех моделей управления качеством в здравоохранении - стандарт медицинской помощи. Медицинские услуги - это наиболее сложный объект стандартизации. Они имеют ряд особенностей по сравнению с другими услугами: индивидуальный характер, врачебную тайну, информированное согласие, своевременность и условия оказания услуги (гигиенические, психологические и другие).
Сегодня существует острая необходимость разработки и внедрения технических систем наблюдения за оказанием медицинских услуг, которые формируются на основе стандартизации. Разработка стандартных режимов лечения пациентов должно впитать в себя традиционные для отечественной медицины подходы к оказанию медицинской помощи. «Индивидуальность» такого лечения должна предусматривать возможные варианты, которые следует максимально обеспечить многофакторными стандартными формами, с помощью которых как при «распознавании образов», врач должен выбрать свой, но в рамках стандартов, «образ» пациента.
Пока еще нет адекватного соответствия нормативной (стандартизованной) и фактической стоимости оказанных медицинских услуг, нет адекватного их измерения. А поскольку эти измерения пока субъективны, то создаются условия для возникновения ситуаций вознаграждения врачей за некачественные услуги или отсутствие мер воздействия на ЛПУ, особенно негосударственного сектора за низкое качество оказываемых медицинских услуг. Наличие сертификата у врача, к сожалению, не гарантирует стандартного (приемлемого) уровня качества медицинской помощи потребителям. Необходима разработка системы мер воздействия на производителей услуг низкого качества в рамках государственного регулирования рынка.
Стандарт является способом выражения критерия оценки КМП. Он выражает ту цель, которая необходима, возможна и выдвинута для достижения поставленной цели; он может изменяться в зависимости от обстоятельств.
С правовой точки зрения стандарты медицинской помощи представляют собой нормативные документы, утверждаемые Министерством здравоохранения и социального развития РФ, и определяющие объем, качество и технологии лечебно-диагностического процесса. В настоящий момент эта отрасль отечественного законодательства представлена более чем пятьюстами стандартами лечения по различным нозологическим формам.
Подходы к стандартизации в здравоохранении
Создание стандартов из прерогативы медицинских работников постепенно переходит в коллективное творчество врачей, экономистов, математиков. Изучают здравоохранение как быстро растущего потребителя валового национального продукта, и с помощью стандартизации пытаются снизить расходы системы здравоохранения.
В результате активной деятельности по стандартизации медицинской помощи за последние десятилетия разработаны и внедрены сотни и тысячи различных стандартов. В силу того, что стандартизация в здравоохранении важна с точки зрения обеспечения анализа качества медицинской помощи, а число стандартов велико, общую характеристику стандартов представляют в виде классификатора.
По обязательности выполнения требований различают:
рекомендательные стандарты (стандарты в виде методических рекомендаций, инструктивных писем и т.п., выполнение которых не требует жесткого следования, в их исполнении возможны варианты);
законодательные стандарты (стандарты в виде законов, постановлений, приказов, обязательность выполнения которых приравнивается к силе закона).
По уровню системы применения различают:
локальные (стандарты, применяемые в одном или нескольких лечебных учреждений, или в пределах города, района);
региональные (стандарты, применение которых ограничено регионом);
национальные (стандарты, применяемые на уровне государства);
международные (стандарты, применяемые на международном уровне).
По видам различают следующие стандарты:
Стандарты на ресурсы здравоохранения (стандарты, в которых содержатся требования к основным фондам, кадрам, финансам, к используемым медикаментам, оборудованию и пр.). Стандарты на ресурсы здравоохранения разработаны достаточно глубоко и имеют силу закона, многие из них имеют национальный и даже международный уровень.. Стандартизация в области ресурсов здравоохранения направлена на регламентацию требований:
к условиям оказания медицинской помощи;
к оценке возможностей медицинских учреждений оказывать медицинскую помощь определенного вида;
к персоналу учреждений здравоохранения;
к лекарственному обеспечению и изделиям медицинской техники;
к другим компонентам оказания медицинской помощи;
к информационным технологиям;
к документации, применяемой в системе здравоохранения и медицинского страхования.
Стандарты организации медицинских служб и учреждений. Они касаются систем управления, организации лечебного процесса, информационного обеспечения, систем контроля качества и безопасности медицинской помощи.
Технологические стандарты (стандарты, регламентирующие процесс оказания медицинской помощи). Они могут носить рекомендательный и законодательный характер и использоваться как локальный, территориальный и национальный стандарт.
технологии выполнения медицинских услуг;
технологии контроля и управления качеством в здравоохранении;
производственные технологии при выпуске лекарственных средств и изделий медицинской техники;
организационные технологии в здравоохранении.
Стандарты программ медицинской помощи (эти стандарты регламентируют проведение комплекса мер, осуществляемых для отдельных групп населения, объединенных по характеру заболевания, возрасту, полу, социальному статусу, профессии, условиям труда и пр.). Как правило, эти программы являются законодательным стандартом.
Медико-экономические стандарты (эти стандарты сочетают в себе стандарт диагностики лечения в сочетании со стоимостью медицинских услуг). Они чаще могут носить рекомендательный характер и используются как локальные.
Комплексные стандарты (регламентируют деятельность определенной медицинской специальности или службы).