
Главная страница Случайная страница
КАТЕГОРИИ:
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Набуті вади серця. 2 страница
|
|
Отже, основними аускультативними ознаками мітрального стенозу є пресистолічний шум на верхівці серця, посилений І тон на верхівці і акцент ІІ тону над легеневою артерією. Крім пресистолічного, можуть вислуховуватись й інші діастолічні шуми – протодіастолічний, мезодіастолічний і пандіастолічний (його ще називають голодіастолічним). Діастолічний пресистолічний шум вислуховується на обмеженій ділянці (в проекції верхівки серця), він посилюється після фізичного навантаження. Поєднання пресистолічного шуму з систолічним при наявності поєднаної мітральної вади (стенозу лівого венозного отвору та недостатності мітрального клапана) нагадує шум пили (K.Laenec). Вислуховується на верхівці серця й додатковий тон, який зумовлюється відкриттям ущільнених стулок мітрального клапана (інші назви цього феномена – “тон відкриття мітрального клапана”, симптом “клацання”). Всі три тони, які вислуховуються на верхівці серця (посилений І тон плюс два другі тони, з яких останній є симптомом “клацання”) створюють, за С.П.Боткіним, мелодію працюючої кузні. Ритм серця при мітральному стенозі, який складається з пресистолічного шуму типу cresсеndo, посиленого І тону, ІІ і ІІІ тонів (останній “тон відкриття мітрального клапана”), носить назву ритму перепілки.
Пульс при мітральному стенозі є малого наповнення (pulsus parvus). Л.В.Попов описав у таких хворих pulsus differens: пульс на лівій руці слабший, ніж на правій (сильно розтягнуте ліве передсердя піднімає ліву гілку легеневої артерії і стискує ту ділянку дуги аорти, від якої відходить ліва підключична артерія). Пульсовий тиск при мітральному стенозі знижений внаслідок недостатнього наповнення лівого шлуночка та викиду крові в аорту за умови підвищеного загального периферійного опору.
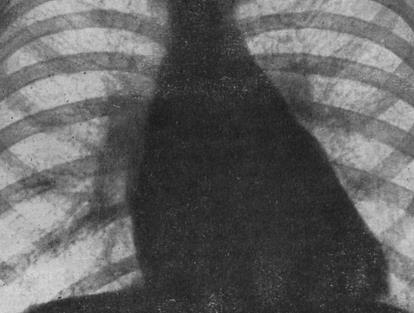 |
Рис. Рентгенограма грудної клітини: мітральна конфігурація серця.
На рентгенограмігрудної клітки в передньо-задній проекції знаходять згладження “талії” серця, випинання ІІ і ІІІ дуг лівого контура серця (за рахунок збільшення легеневої артерії і лівого передсердя). У лівій боковій проекції чітко визначається збільшення правого шлуночка і лівого передсердя. На рентгенограмах знаходять також поширення кореня легень, посилення легеневого малюнка, ступінь вираженості яких залежить від величини легеневої гіпертензії.
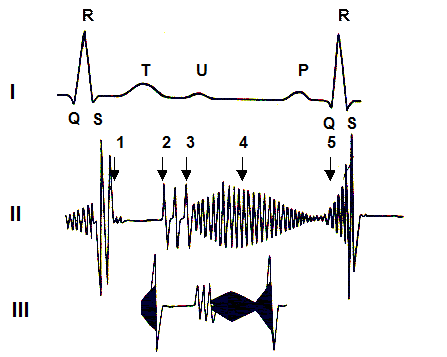 |
| Рис. Низькочастотна ФКГ при стенозі лівого венозного отвору. I – електрокардіограма, II – фонокардіограма (1 – I тон, 2 – II тон, 3 – відкритття мітрального клапана, 4 – прото-, мезодіастолічний шум, 5 – пресистолічний шум); III – схема типової форми шумів (адаптовано за Г.І.Бурчинським, 1987). |
Ознаками мітрального стенозу при реєстрації ФКГ від верхівки серця є дістолічний (частіше пресистолічний) шум, І тон високої амплітуди, “тон відкриття мітрального клапана” (феномен “Openіng shap”, OS). Тривалість інтервала від початку ІІ тону до OS (ІІ тон-OS) складає 0, 08-0, 12с при нормі до 0, 03-0, 06 с (чим більший ступінь стенозу, тим коротший інтервал ІІ тон-OS). Реєструється також видовження інтервалу Q ЕКГ- І тон ФКГ, який зростає до 0, 07 с (норма 0, 03 - 0, 06 с) при помірному стенозі і до 0, 1 с при вираженому стенозі лівого венозного отвору. При інтервалі Q-І тон 0, 08 с площа лівого венозного твору не перевищує 1см2, а при видовженні цього інтервалу до 0, 09-0, 1 с площа отвору не перевищує 0, 8 см2.
Над легеневою артерією реєструється високої амплітуди ІІ тон, рідше – протодіастолічний шум Грехем-Стілла або “шум високого тиску в легеневій артерії”, який виникає внаслідок відносної недостатності клапана легеневої артерії.
Електрокардіографія. Характериними ознаками мітрального стенозу є гіпертрофія лівого передсердя (Р-mitrale, Р-sinistocardiаle – широкий, двогорбий зубець Р y I, avL, V5-відведеннях) та гіпертрофія правого шлуночка (відхилення електричної осі серця вправо < a – QRS > +110о, глибокий S у І відведенні з депресією ST у ІІ-ІІІ відведеннях та інверсією ТІІ-ІІІ.
Ехокардіографія. Типовими ЕхоКГ ознаками мітрального стенозу є паралельний і П-подібний рух стулок мітрального клапана, фіброз і кальциноз клапанних структур, збільшення діаметру лівого передсердя (> 4 см) та правого шлуночка (> 3 см), зменшення КДО лівого шлуночка (< 110 мм). Ехокардіографічне дослідження дає можливість доволі точно виміряти площу лівого венозного отвору (норма 4-6 см2).
В перебігу мітрального стенозу виділяють 5 стадій (О.М.Бакулєв і Є.А.Дамир, 1955).
І стадія – повної компенсації кровообігу. Площа мітрального отвору незначно зменшена – до 2, 5 см2. Тиск в лівому передсерді дещо підвищений – до 10-15 мм рт.ст. і не досягає небезпечних для розвитку набряку легень величин. Вказана величина отвору забезпечує поступлення у лівий шлуночок достатньої кількості крові навіть при значних фізичних навантаженнях (за рахунок помірного зростання діастолічного градієнта тиску на мітральному клапані). Клінічно в цій стадії вада практично не проявляється. За звичайних умов скарг немає. Задишка може з’явитись при великих фізичних навантаженнях. Аускультативна картина типова і проявляється посиленням І тону, пресистолічним шумом з епіцентром на верхівці або в точці Боткіна. На ЕКГ змін може не бути або ж спостерігається “Р-mitrale”, рентгенологічно знаходять незначне збільшення тіні легеневої артерії та лівого передсердя. Хворі у цій стадії вади серця повинні знаходитись на диспансерному обліку і отримувати протиревматичне лікування.
ІІ стадія – легеневого застою. Внаслідок подальшого звуження мітрального отвору для подолання перешкоди течії крові і підтримки необхідного рівня серцевого викиду необхідне збільшення тиску в лівому передсерді, яке сягає 20-30 мм.рт.ст., яке поширюється ретроградно на легеневі вени і капіляри. Відповідно зростає тиск і в легеневій артерії – систолічний до 40-50 мм рт.ст. і діастолічний до 20-30 мм рт.ст. Все це спричинює навантаження на функціонально слабкий правий шлуночок. При цьому в стані спокою напружені компенсаторні механізми ще спроможні забезпечити життєві потреби організму, що неможливо при навантаженнях, оскільки при цьому збільшився б тиск в легеневих капілярах, що призвело б до набряку легень. Рефлекс Китаєва не допускає такого підвищення тиску. Недостатнє забезпечення організму киснем призводить до циркуляторної гіпоксії, нагромадження недоокислених продуктів обміну (оскільки зростає артеріовенозна різниця за киснем), вуглекислоти. Наслідком цього є важка задишка. Фізичні можливості такої людини значно обмежені. Проте правий шлуночок, працюючи з перевантаженням, все ж справляється і застою на шляхах притоку немає, тобто ще немає декомпенсації по великому колу кровообігу. Основними скаргами в цій стадії є задишка при фізичному навантаженні, кашель, іноді кровохаркання, деколи напади задухи та набряку легень (частіше вночі). При аускультації та фонокардіографії, окрім типових ознак, що характерні для І стадії мітрального стенозу, з’являється акцент і розщеплення ІІ тона над легеневою артерією. Рентгенологічно: збільшення лівого передсердя і легеневої артерії, посилення легеневого малюнка, помірне поширення коренів легень, послаблення пульсації лівого шлуночка і посилення правого. На ЕКГ – відхилення осі серця вправо, “P-mitrale”, ознаки гіпертрофії правого шлуночка. Артеріальний і венозний тиск суттєво не відрізняється від норми. Порушення кровообігу в цій стадії відповідає І стадії за М.Д.Стражеском і В.Х.Василенком. Якщо при І стадії вади може часом спостерігатись непрогресуючий стан, то при ІІ стадії вада, як правило, досить швидко прогресує.
ІІІ стадія – правошлуночкової недостатності, виникає внаслідок постійного підвищення тиску в малому колі кровообігу і розвитку синдрому “другого бар’єра”. При цьому значно підвищується навантаження на функціонально слабкий правий шлуночок, який з плином часу перестає справлятися з цим, виникає застій на шляхах притоку до правого шлуночка, що клінічно проявляється правошлуночковою недостатністю. Задишка стає вираженою, появляється ціаноз. Знижується толерантність до фізичного навантаження. Періодично виникає кровохаркання, прогресує правошлункова декомпенсація, яка все важче піддається лікуванню. Напади задухи та набряку легень при цьому стають рідшими, бо ж зменшується кровоплин у легенях. При об’єктивному дослідженні знаходять збільшення печінки і підвищення венозного тиску. Аускультативні, фонокардіографічні та ЕКГ-дані типові для мітрального стенозу. Поширення правого шлуночка і правого передсердя знаходять і рентгенологічно (крім ознак, типових для ІІ стадії вади). З прогресуванням вади погіршується функція міокарда, настають дистрофічні зміни в паренхіматозних органах.
ІV стадія (дистрофічна) характеризується вираженим порушенням кровообігу і погіршенням функції життєвоважливих органів. Погіршення загального стану хворого, що прогресує, зумовлюється насамперед виснаженням компенсаторних можливостей міокарда (навіть без прогресування стенозування вади серця). В зв’язку з переважанням склеротичного компоненту над спастичним в патогенезі “другого бар’єру” знижується життєва ємність легень. Розлади периферійного кровообігу приводять до підвищення венозного тиску, застою крові на периферії, збільшення печінки, асциту, набряків на ногах. Розміри серця значно збільшуються за рахунок обох передсердь і правого шлуночка, виникає дилатація фіброзного кільця тристулкового клапана з утворенням відносної його недостатності. Найважливішою ознакою ІV стадії вади є миготлива аритмія (фібриляція передсердь), виникнення якої призводить до припинення скорочення передсердь і погіршення скоротливої здатності міокарда шлуночків. Хворий скаржиться на важку задишку, яка посилюється при незначних фізичних навантаженнях. Він блідий або ж ціанотичний, печінка значно збільшена, на гомілках і стопах – набряки.
При аускультації, окрім класичної мелодії мітрального стенозу та миготливої аритмії знаходять додаткові шуми, зумовлені недостатністю тристулкового клапана. Венозний тиск стійко підвищений. При рентгенологічному дослідженні знаходять подальше збільшення серцевої тіні та мітральну конфігурацію серця. Значно посилений легеневий малюнок, корені легень розширені. На ЕКГ виявляють подальше прогресування ознак, характерних для ІІІ стадії вади, фібриляцію передсердь, глибокі дистрофічні зміни міокарда. Функція печінки порушена (також внаслідок дистрофічних процесів). Тривалість життя хворих з ІV стадією вади обмежена коротким терміном.
V стадія (термінальна) характеризується незворотніми розладами кровообігу за правошлуночковим типом, але на відміну від ІV стадії, декомпенсація майже не піддається консервативному лікуванню, бо резерви серця вичерпані повністю. Другою характерною ознакою V стадії є значні вторинні зміни з боку паренхіматозних органів (легень, печінки, нирок), які є наслідком постійної кисневої недостатності і підвищення венозного тиску. Хворі на мітральний стеноз V стадії у більшості випадків вимушені постійно знаходитись в ліжку. У них спостерігається значне збільшення печінки, набряки, асцит. Їх м’язева система значно атрофована. Аускультативна і фонокардіографічна картина дає різноманітну, багату на шуми мелодію. Іноді лише анамнез дозволяє висловити думку щодо наявності мітрального стенозу. При рентгенологічному дослідженні знаходять кардіомегалію, високе стояння діафрагми, виражений застій в легенях, часто – рідину в плевральних порожнинах. На ЕКГ – глибокі дистрофічні зміни міокарда, різноманітні порушення серцевого ритму. Ці хворі є приречені, вони помирають упродовж нетривалого часу.
Атипові форми мітрального стенозу.
За В.Х.Василенком розрізняють 9 атипових (з нехарактерною клінічною картиною) форм.
1. Афонічний стеноз – характеризується відсутністю типового для цієї вади серця пресистолічного шуму. Він спостерігається у випадках дуже вираженого звуження або ж незначно вираженого стенозування. У деяких випадках внаслідок високої легеневої гіпертензії, вираженої гіпертрофії і дилатації правого шлуночка виникає ротація серця довкола повздовжньої його осі зі зміщенням лівого шлуночка дозаду. У таких хворих верхівковий поштовх утворюється правим шлуночком і аскультативно превалює систолічний шум, зумовлений відносною трикуспідальною недостатністю.
2. Симпатикотонічна (гіперадренергічна) форма – характеризується тахікардією. Така клінічна форма розвивається внаслідок гіпоксії надниркових залоз і надмірного поступленням у гемодинаміку катехоламінів.
3. Мітральний стеноз з “серцевою епілепсією” (status cardioepilepticus) – форма Потена-Ліхтенштейна. Очевидно причиною епілептиформних судом є гіпоксія і зумовлене нею пошкодження головного мозку. Причиною такої форми мітрального стенозу може бути раптова повна атріо-вентрикулярна блокада з симптомокомплексом Морганьї-Едемса-Стокса, а також набряк мозку, мікро-, макроемболії судин головного мозку.
4. Гіпертонічна форма. У типових випадках мітрального стенозу артеріальної гіпертензії не спостерігається (внаслідок формування синдрому недостатності серцевого викиду). В окремих хворих має місце не гіпотонія, а гіпертонія. Вона зумовлена ішемією нирок, зокрема її юкстагломеруляторного апарату, і надмірним в зв’язку з цим викидом у кровоплин реніну. Власне гіпертензія є наслідком активації ренін-ангіотензин-альдостеронової системи (ренінзалежна гіпертонія).
5. Набрякова форма. Характеризується дуже частими епізодами нефатального набряку легень з характерною клінічною картиною (напад ядухи, кашлю, клекоту в грудях). Такі напади виникають частіше вдень, вони є реакцією-відповіддю на навантаження, коливання тиску в малому колі кровообігу (чергування епізодів спазму легеневих судин та їх розслаблення), збільшення переднавантаження внаслідок посилення венозного повороту.
6. Мітральний стеноз з дуже великим лівим передсердям (атріомегалічна форма). Значне збільшення лівого передсердя може спричинити стиснення стравоходу, подразнення r.reccurens n.vagi (дисфагія, зміна голосу тощо). Ця форма мітрального стенозу характеризується частими пароксизмами миготливої аритмії (гемодинамічний варіант). В лівому передсерді нагромаджується до 1000 мл крові, що рентгенологічно сприймається як киста середостіння або ж випітний перикардит чи гідроперикард.
7. Мітральний стеноз з миготливою аритмією на ранніх стадіях захворювання. Типовим для мітрального стенозу є поява фібриляції передсердь у IV стадії стенозу. У деяких же хворих аритмія з’являється раніше і є домінуючою ознакою. Миготлива аритмія може змінити аускультативні ознаки мітрального стенозу. Відсутність скорочень передсердь призводить до зникнення пресистолічного, посилення діастолічного шума. У багатьох таких хворих вада взагалі є безшумною. У таких осіб (часто у дітей, підлітків, юнаків) вже після першої ревмоатаки з’являється стеноз без попередньої мітральної недостатності.
8. Мітральний стеноз з великим серцем (кардіомегалією) і миготливою аритмією. При цьому відсутня мітральна конфігурація серця, воно набуває вигляду сor bovinum. Відсутня типова аускультативна мелодія, клінічна картина нагадує ідіопатичний міокардит Фідлера.
9. Мітральний стеноз у вагітних. Особливістю вади серця у вагітних є додаткове навантаження на серце, зв’язане із збільшенням матки та високим стоянням діафрагми. У таких випадках не можна орієнтуватись на такі клінічні ознаки як задуха, ціаноз, тахікардія, бо вони можуть бути зумовлені власне вагітністю. Для такої форми характерні дуже часті епізоди набряку легень, серцевої астми (високий тиск в малому колі кровообігу, збільшений об’єм циркулюючої крові), миготливої аритмії. Через високе стояння діафрагми може не прослуховуватись типова аускультативна мелодія мітрального стенозу. Важливо й те, що при цьому треба вирішувати питання щодо ведення ІІ-го періоду родів.
Ускладнення. Перебіг мітрального стенозу часто супроводжується виникненням різних ускладнень з боку серця та інших органів, зумовлених порушенням кровообігу в малому колі кровообігу, розладами серцевого ритму і провідності, тромбоемболіями тощо.
Ускладнення, зв’язані з порушенням кровообігу в малому колі, зумовлені підвищенням тиску в легеневих судинах, розвитком спастичних і склеротичних процесів, відтак виникненням “другого бар’єра”. До числа ускладнень цієї групи відносяться гіпертонія малого кола кровообігу, гострий набряк легень, кровохаркання, легенева кровотеча, емфізема легень, застійний бронхіт, пневмонія, плеврит. Багато з цих ускладнень визначають важкість мітрального стенозу і складають безпосередню загрозу для життя хворого. Саме тому їх профілактика, своєчасна діагностика і лікування є важливою терапевтичною проблемою.
Розлади ритму серця і провідності також дуже часто ускладнюють перебіг мітрального стенозу. Найбільш частими серед них є виникнення фібриляції і/або тремтіння передсердь. В нормі 40% ударного об’єму зумовлено скороченням передсердь в пресистолічну фазу серцевого цикла. При мітральному стенозі і МА виключення передсердь призводить до значного погіршення гемодинаміки, декомпенсації серцевої діяльності, застою в лівому передсерді з подальшим тромбоутворенням. Цьому сприяє й тахікардія, яка викликає різке вкорочення діастоли. Нерегулярність серцевих скорочень спричиняє неефективний серцевий викид й призводить до виснаження резервів міокарда. Саме тому при виникненні миготливої аритмії дуже гостро стоїть питання про відновлення синусового ритму. Ми вважаємо, що, якщо не усунені гемодинамічні причини, які призвели до виникнення цього ускладнення, то розраховувати на стійке відновлення синусового ритму є марною справою. Тому доцільно відновлювати ритм після операції мітральної комісуротомії чи балонної мітральної вальвулопластики. Частим ускладненням мітрального стенозу є також екстрасистолія, причому передсердну екстрасистолію треба вважати своєрідним маркером майбутньої миготливої аритмії. Особливо важко переносять хворі на мітральний стеноз пароксизмальні надшлуночкові тахікардії, вони вимагають невідкладної інтенсивної терапії.
Типовими для мітрального стенозу є тромбоемболічні ускладнення. Їх виникнення зв’язане з утворенням тромбів у розширених передсердях, особливо на фоні МА. Частота тромбоза лівого передсердя при мітральному стенозі за даними Г.В.Книшова, Я.О.Бендета (1997) складає 18, 3%, а при наявності миготливої аритмії – 34, 7%. Це значно ускладнює хірургічну корекцію вади, вимагає застосування штучного кровообігу. Тому-то особливо важлива передопераційна діагностика тромбозу лівого передсердя. Застосування ехокардіографії багато в чому вирішує цю проблему, особливо, якщо тромби щільні, організовані. В той же час, свіжі, нещільні тромби лівого передсердя (особливо його вушка) діагностувати важко. Саме ці тромби часто є причиною фатальних тромбоемболій (судин головного мозку, легень, нирок, селезінки, брижі кишечника тощо).
Інші ускладнення мітрального стенозу дуже різноманітні, вони зв’язані з порушеннями функції печінки, нирок, центральної нервової системи та інших органів. Вони зумовлені, з однієї сторони, перебігом власне ревматичного процесу, а з іншої – гемодинамічними розладами, властивими цій ваді серця.
Диференційна діагностика передбачає насамперед раннє виявлення мітрального стенозу при описаній вище типовій симптоматиці. Важливе значення має диференційний діагноз ревматичної і вродженої вади серця, бо методики їх корекції суттєво відрізняються. Вроджений мітральний стеноз протікає важко і часто поєднується з іншими серцевими аномаліями (відкрита аортальна протока, фіброеластоз ендокарда, стеноз легеневої артерії тощо). Тому особлива увага в плані вродженого характеру вади серця має бути у дітей до 5-8 років з мітральним стенозом, а також при поєднанні стенозу з іншими серцевими аномаліями.
Особливою формою вади серця є поєднання мітрального стенозу з дефектом міжпередсердної перетинки – синдром Лютембаше. Мітральний стеноз в цих випадках може бути як вродженим, так і набутим. Наявність міжпередсердного сполучення слугує ніби-то “запобіжним клапаном” для розвантаження лівого передсердя при підвищенні тиску в ньому. В таких випадках рефлекс Китаєва не включається, легенева гіпертензія не виражена, при значному збільшенні правих відділів серця ліве передсердя суттєво не збільшене. На ЕКГ при синдромі Лютембаше спостерігається неповна блокада правої ніжки жмутка Гіса (маркер гіпертрофії правого шлуночка).
Особливо важливий диференційний діагноз мітрального стенозу з доброякісними пухлинами серця, зокрема з міксомою лівого передсердя. Раніше міксоми лівого передсердя вважались дуже рідкою патологією і спостерігались в 1 випадку на 5000-10000 аутопсій. Тепер внаслідок застосування ЕхоКГ та ангіокардіографії їх діагностика докорінно поліпшилась. З’явилась можливість їх ефективної хірургічної корекції. Природа міксом лівого передсердя остаточно не з’ясована, проте більшість клініцистів схиляються до думки щодо пухлинної їх природи.
У більшості випадків міксоми серця спостерігаються у дорослих, переважно у жінок 30-60 років. В лівому передсерді міксоми розташовуються у 5-6 разів частіше, ніж в правому. Найчастіше міксома фіксується до міжпередсердної перетинки в ділянці овальної ямки, рідше – у місці впадіння легеневих вен, ще рідше – до задньої стінки лівого передсердя або у вушці лівого передсердя. Макроскопічно пухлина овоїдної форми, компактна або ж дольчаста чи у вигляді грон. Консистенція її завжди подібна до різної щільності гелю. Розмір міксоми від декількох міліметрів до 10-12 см. Кольор її білий або сіро-жовтий. На її поверхні можуть бути крововиливи, всередині – кистозні порожнини, вогнища некрозу і звапнення. Пухлина здебільшого фіксується до структур серця з допомогою ніжки, іноді ж вона має широку основу фіксації. Мікроскопічно міксома вкрита ендотелієм.
У таких хворих відсутній ревматичний анамнез, неефективне протиревматичне медикаментозне лікування. Звертає на себе увагу невелика давність захворювання. Хворі подають скарги на виражену задишку, напади серцебиття (пароксизмальні тахікардії), раптові нефатальні епізоди непритомності (колаптоїдні стани) через порушення внутрішньосерцевої гемодинаміки внаслідок зміщення пухлини при зміні положення тіла і тимчасового повного перекриття пухлиною лівого венозного отвору. Часто це може бути причиною раптової смерті хворого. У хворих можуть спостерігатись втрата ваги, гарячка, висока ШОЕ, анемія, відхилення в протеїнограмі. Частим ускладненим міксом лівого передсердя є артеріальні тромбоемболії, які спостерігаються у 40-50% хворих. Аускультативні дані при міксомах лівого передсердя багато в чому схожі з такими при мітральному стенозі. В деяких випадках звукова симтоматика може змінюватись при зміні положення тіла хворого, що повинно сприяти подальшому цілеспрямованому діагностичному пошуку.
На ЕКГ міксома не має патогномонічних ознак, однак звертає на себе увагу часте збереження синусового ритму при виражених симптомах мітрального стенозу, наявності “P-mitrale” і гіпертрофії правого шлуночка. У більшості таких хворих є неповна блокада правої ніжки жмутка Гіса. ФКГ при міксомі лівого передсердя характеризується скупою картиною мітрального стенозу, непостійними OS, різним за амплітудою і формою діастолічний шум. Рентгенологічні ознакине мають істотного значення, бо у більшості випадків серце при міксомі лівого передсердя не збільшується, конфігурація може бути нормальною, а сама пухлина не є рентгенконтрасною. Найбільше діагностичне значення має ЕхоКГ, яка дає можливість встановити локалізацію пухлини, її розміри, рухомість, а деколи навіть і її будову.
Лікування. Консервативне лікування хворих на мітральний стеноз проводиться за тими ж принципами, що й лікування хронічної застійної серцевої недостатності (діуретики, інгібітори АПФ, серцеві гіпокозиди, антагоністи кальцію, бета-адреноблокатори, препарати калію та магнію). При виникненні миготливої аритмії застосовуються непрямі антикоагулянти (варфарин, неодикумарин) з підтриманням протромбінового індекса в межах 50-60%. Застосовують також антитромботичні засоби (аспірин, клопідогрель, тиклопідин). При виникненні набряку легень необхідний увесь комплекс заходів, які використовуються при цьому ускладненні – положення ортопное, накладання джгутів на кінцівки, введення наркотичних аналгетиків, діуретиків, кровопускання (до 500 мл крові). У разі неефективності цих заходів в ургентному порядку вдаються до хірургічного лікування.
При визначенні показів до хірургічного лікування хворих на мітральний стеноз треба виходити з вираженості гемодинамічних розладів і можливості їх зворотного розвитку (часткового або ж повного) після усунення анатомічних перешкод. У І стадії цієї вади серця операція не показана. При ІІ-ІІІ стадіях стан хворих значно погіршується і є реальна загроза для життя (фатальний напад гострої лівошлуночкової недостатності, набряку легень). Цим хворим показане хірургічне лікування. Ризик операції не великий, а ефективність висока. Покази до хірургічного лікування є абсолютними.
При ІV стадії вади хірургічне лікування можливе після відповідної передопераційної підготовки, хоч ризик операції у 2-3 рази більший, ніж у ІІІ стадії. Глибокі дистрофічні зміни з боку серцево-судинної системи, легень, печінки та інших органів навіть при сприятливому результаті хірургічного втручання призводять до значного погіршення функціональних результатів операції. Операція при V стадії мітрального стенозу не показана, бо ж вичерпані всі компенсаторні можливості міокарда, виникли невідворотні зміни в життєвоважливих органах і надії на відновлення їх функції після усунення вади не має. Лише в окремих випадках операція при V стадії можлива, якщо при старанному консервативному лікуванні вдається досягти позитивної динаміки і стабілізації загального стану.
Хірургічне лікування хворих на мітральний стеноз полягає в застосуванні однієї з методик комісуротомії. У випадках неускладнених форм вдаються до відкритої черезшлуночкової мітральної комісуротомії в умовах штучного кровообігу. Розробляються також різні варіанти пластичних операцій на мітральному клапані, включаючи часткову резекцію стулок клапана, усунення підклапанних звужень, вкорочення хорд. В багатьох випадках застосовують опорні кільця (частіше кільце Carpentier), які попереджують розтягнення фіброзного кільця мітрального клапана і розвиток мітральної недостатності. Летальність при таких операціях складає 8, 1%. При ускладнених формах мітрального стенозу із значним звапненням клапана, грубими фіброзними змінами клапанних структур основним методом хірургічного лікування є протезування клапана. В останні роки все більшого поширення набуває перспективний “безкровний” метод корекції мітрального стенозу з допомогою балонної дилатації (вальвулопластики).
Протипоказом до балонної вальвулопластики при мітральному стенозі є виражений фіброз клапанних і підклапанних структур з різким обмеженням стулок, виражене звапнення клапана, тромбоз лівого передсердя. Летальність при застосуванні мітральної балонної вальвулопластики складає 3%. Таке втручання застосовується при неможливості виконати відкриту черезшлуночкову мітральну комісуротомію, що може спостерігатись при важких ураженнях печінки та легень з вираженою дихальною недостатністю, хронічній застійній серцевій недостатності ІІІ ступеня, ІV функціонального класу.
До найбільш частих ускладнень, які можуть виникнути після мітральної комісуротомії відносять рестеноз і посткомісуротомний синдром. Рестеноз є результатом прогресування ревматичного процесу і наслідком нелікування або поганого медикаментозного протиревматичного лікування після навіть вдало проведеного хірургічного лікування. Відомо, що із закінченням оперативного лікування вади серця ревмопроцес не закінчується, тому і в післяопераційному періоді необхідне активне протиревматичне консервативне лікування. Клінічно рестеноз характеризується появою тих же ознак, які спостерігались і до операції. Аускультативно, фонокардіографічно і ехокардіографічно підтверджують наявність звуження лівого венозного отвору. Таким хворим призначають саліцилати, антибіотики, непрямі антикоагулянти, антитромботичні засоби.
Посткомісуротомний синдром є здебільшого аутоімунного походження, він виникає через 2 тижні (іноді ж через 3-7 місяців) після оперативного лікування. У хворих з’являється біль в ділянці серця, що іррадіює у ліве плече, шию, лівий бік. Іноді виникає біль у суглобах, задишка, кашель, кровохаркання, шум тертя перикарда. В крові знаходять лейкоцитоз і прискорення ШОЕ. Саліцилати і антибіотики ефекту не дають. Таким хворим показана преднізолонотерапія (починають лікування з 30-40 мг преднізолону на добу).
Комбінована мітральна вада серця. Поєднання стенозу лівого венозного отвору з недостатністю мітрального клапана зустрічається дуже часто.
Причиною такої вади частіше є ревматичний ендоміокардит (вальвуліт). Виникнення недостатності мітрального клапана у більшості випадків виникає на фоні стенозу внаслідок фіброзних змін, кальцинозу, спотворення стулок клапана. При цьому порушення гемодинаміки стають особливо несприятливими, бо в час систоли лівого шлуночка частина крові без потреби повертається в ліве передсердя, відтак та ж частина крові повинна знову пройти через звужений мітральний отвір. Це й зумовлює важкість перебігу даної вади серця.
Класичні ознаки, типові для недостатності мітрального клапана або мітрального стенозу спостерігаються лише при “чистих” формах вади серця, хоч і тоді вони не є абсолютними. Ситуація ця ускладнюється в пізніх стадіях вади при значній дилатації порожнин серця і фіброзних кілець, що призводить до зміни аускультативної, фонокардіографічної і рентгенологічної картини. При цьому виявити превалювання стенозу чи недостатності стає особливо важко.