
Главная страница Случайная страница
КАТЕГОРИИ:
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Эсенциальная артериальная гипертензия. Причины, риски, лечение, правила измерения давления, органы-мишени.
|
|
Артериальная гипертензия – это хроническое заболевание, при котором повышается артериальное давление, а его проявления мешают обычной жизни, заметно снижают трудоспособность и приводят к различным сосудистым катастрофам, таким как инфаркт и инсульт, которые не редко заканчиваются смертью.
Факторы риска: 1.управляемые: вредные привычки (курение, злоупотребление алкоголем), стрессы, атеросклероз, сах.диабет, избыточное потребление соли, гиподинамия, ожирение 2.неуправляемые: наследственность, мужской пол, возраст.
Синдромы:
1.синдром артериальной гипертензии
2.синдром левожелудочковой недостаточности
3.синдром правожелудочковой недостаточности
4.астенический синдром
Обоснование синдромов:
Синдром артериальной гипертензии
Ж: 1.головная боль сдавливающего (снаружи внутрь) характера на затылочной или теменной области по утрам (когда человек открыл глаза и еще не встал с кровати) и купируется приемом вертикального положения (т.к.кровь от головы оттекла) Так же головная боль может быть в форме сдавливающего обруча или шлема 2.визуальные нарушения: мелькание мушек перед глазами, появление черных пятен перед глазами, серый занавес 3.шум в ушах постоянный или периодический (интенсивный или слабый, постоянный или периодический, когда появляется) 4.носовые кровотечения 5.тошнота, иногда рвота не связанная с приемом пищи 6.колющие боли в области сердца (верхушка сердца) с неопределенным по времени и не купируются
Р(A.morbi): факторы риска: повышенная окружность талии (у м до 94см, у ж до 80см), мужской пол, возраст
О: синюшно-багровая гиперемия лица (Госпитализировать для купирования гипертонического криза)
П: 1.верхушечный толчок в 6-7межреберье, разлитой, высокий, сильный, резистентный 2.»симптом кошачьего мурлыкания» не информативен
Перк.: верхняя граница – не изменена, правая граница – не изменена, левая граница – сместится кнаружи. Длинник и поперечник по Курлову увеличены.
А: I тон на верхушке ослаблен, акцент II тона на аорте.
Хар-ка АД: см.определение степени артериальной гипертензии.
Хар-ка пульса: полный, напряженный, иногда даже твердый.
Синдром хронической левожелудочковой сердечной недостаточности
Дых.система
Ж: сухой кашель, одышка
Р(A.morbi): какие-либо кардиологические заболевания
О: акроцианоз
П: голосовое дрожание ослаблено в подлопаточных областях, а на верхушке сохранено
Перк.: притупленный перкуторный звук ослаблен в подлопаточных областях
А.: ослабленное патологическое везикулярное дыхание, мелкопузырчатые не звучные хрипы, бронхофония ослаблена в подлопаточной областях
Пульмонология
П:, Перк. – не информативны
А.: ритм галопа, I тон ослаблен, II тон – расщипление или акцент II тона
Хар-ка АД: не информативно
Хар-ка пульса: брадикардия, тахикардия > 80
Синдром хронической правожелудочковой сердечной недостаточности
Пищ.тракт
Ж: отеки к вечеру, распирание или тяжесть в правом подреберье (где печень), увеличение веса, увеличение объема живота (асцит)
О.: набухание шейных вен, яремных вен, выпяченный пупок
П.: печень плотная, край закругленный. Пальпируется ниже реберной дуги на 5 см. Синдром флюктуации, синдром плавающей льдинки
Перк.: тупой перкуторный звук в отлогих местах (правый и левый бок, стоя – низ живота). Размеры печени больше нормы (норма 10-9-8)
А.: не информативно
Пульмонология
А.: I тон ослаблен на верхушке, II тон ослаблен у основания, ритм учащен, ритм галопа.
Определение степени артериальной гипертензии:
Категория – АД мсистолическое – АД диастолическое
Нормальное АД
Оптимальное < 120 и < 80
Нормальное 120-129 и 80-84
Высокое нормальное 130-139 и 85-89
Артериальная гипертензия
АГ I степени 140-159 и 90-99
АГ II степени 160-179 и 100-109
АГ III степени > 180 и > 110
Правила измерения артериального давления
На левой и правой руке АД может различаться, иногда на 10мм рт.ст. и более. Поэтому, нужно один раз измерить АД на обеих руках, установить на какой руке АД выше и в дальнейшем измерять только на той руке, где давление выше.
АД измеряют в спокойных условиях, после 5 минутного отдыха.
Нужно избегать дополнительных внешних воздействий (шум, вибрация и пр.), которые могут искажать истинные цифры давления и помешать, четко услышать тоны (удары) сердца.
В течение часа перед измерением АД нельзя пить кофе и курить. После последнего приема пищи должно пройти не менее 1 часа.
Оптимальная поза: сидя на стуле, опираясь на спинку, с расслабленными и не скрещенными ногами.
Рука не которой проводится измерение АД должна быть полностью свободна от одежды.
Манжетку накладывают на 2 см выше локтевой ямки (сгиба). Манжетка должна быть полностью спущена (не содержать воздуха) и плотно прилегать к руке. Между наложенной манжеткой и рукой должен быть зазор, чтобы смог проходить палей. Трубочки, которые выходят из манжетки, должны быть сверху и лежать параллельно руке.
Мембрана фонендоскопа должна плотно прилегать к коже руки в месте максимальной пульсации (в локтевой ямке).
Во время измерения артериального давления нельзя разговаривать.
Нагнетание (накачивание) воздуха в манжетку должно быть быстрым, а спускание медленным.
Первый удар, который Вы услышите – это систолическое АД «верхнее», а последний удар – это диастолическое АД «нижнее». Таким образом, у Вас получится число через дробь. В норме АД = 130/80 мм рт. ст.
3.ЭКГ аритмии.
Нарушения ритма - Электрокардиографические признаки
Синусовая тахикардия (рис. 1):
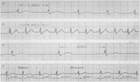
Увеличение ЧСС дольше 90 в мин (укорочение R-R;
сохранение правильного синусового ритма;
положительный зубец P, aVF, V4-V6;
при выраженной синусовой тахикардии возможно:
- укорочение интервала Р-Q (R).
- увеличение амплитуды P, aVF;
- увеличение или небольшое снижение амплитуды зубца T;
- косовосходящая депрессия сегмента RS-Т (но не более 1 мм).
Синусовая брадикардия (см. рис. 1)
Уменьшение ЧСС до 59-40 в мин (удлинение R-R);
сохранение правильного синусового ритма;
положительный зубец Р, аVF, V4-V6
Синусовая аритмия (дыхательная) (см. рис. 1)
Колебания длительности интервалов R-R, превышающие 0, 15 с и связанные с фазами дыхания;
сохранение всех признаков синусового ритма;
положительный зубец P, aVF, V4-V6
Синусовая аритмия (недыхательная)
Постепенное (периодическая форма) или скачкообразное (апериодическая форма)
изменение продолжительности R-R (больше 0, 15 с);
сохранение синусового ритма;
сохранение аритмии при задержке дыхания
Синдром слабости синоатриального узла
Стойкая синусовая брадикардия;
периодическое появление эктопических (несинусовых) ритмов (чаще предсердных, из АВ-узла, мерцания и трепетания предсердий);
наличие синоатриальной блокады;
синдром брадикардии-тахикардии
Медленные (замещающие) выскальзывающие комплексы (рис. 2)
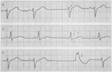
Неправильный желудочковый ритм;
наличие на ЭКГ отдельных несинусовых комплексов, с источником импульсов в предсердий, АВ-узле или желудочке;
интервал R-R, предшествующий выскальзывающему эктопическому комплексу, удлинен, а следующий за ним R-R — нормальный или укорочен
Медленные (замещающие) выскальзывающие ритмы
Правильный желудочковый ритм с ЧСС, не превышающей 60 в мин (или меньше);
наличие в каждом желудочковом комплексе признаков несинусового (предсердного, из АВ-узла или желудочкового) водителя ритма
Ускоренные эктопические ритмы (непароксизмальная тахикардия) (рис. 3)
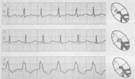
Неприступообразное постепенное увеличение ЧСС до 90-130 в мин; правильный желудочковый ритм;
наличие в каждом зарегистрированном комплексе Р-QRS-Т признаков несинусового (предсердного, из АВ-узла или желудочкового) водителя ритма
Миграция суправентрикалярного водителя ритма (рис. 4)

Постепенное, от цикла к циклу, изменение формы и полярности зубца Р; изменение продолжительности интервала Р-Q(R) в зависимости от локализации водителя ритма;
слабо выраженные колебания продолжительности интервалов R-R [Р-Р]
Предсердная экстрасистола (рис. 5)
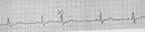
Преждевременный внеочередной зубец Р и следующий за ним комплекса QRST;
деформация или изменение полярности зубца Р экстрасистолы;
наличие неизмененного экстрасистолического желудочкового комплекса QRST, похожего по форме на обычные нормальные комплексы QRST синусового происхождения;
наличие после предсердной экстрасистолы неполной компенсаторной паузы
Блокированная предсердная экстрасистола (рис. 6)

Преждевременный внеочередной зубец Р' без следующего за ним комплекса QRST;
деформация или изменение полярности зубца Р блокированной экстрасистолы;
неполная компенсаторная пауза после блокированной предсердной экстрасистолы
Экстрасистола из АВ-узла (рис. 7)
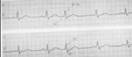
Регистрация на ЭКГ преждевременного внеочередного неизменённого желудочкового комплекса QRS', похожего по форме на остальные комплексы QRS синусового происхождения;
отрицательный зубец Р' в отведениях II, III и аVF после экстрасистолического комплекса QRS' или отсутствие зубца P' (за счет слияния P' и QRS');
наличие неполной компенсаторной паузы
Желудочковая экстрасистола (рис. 8)
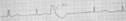
Регистрация на ЭКГ преждевременного внеочередного изменённого желудочкового комплекса QRS';
значительное расширение и деформация экстрасистолического комплекса QRS';
расположение сегмента RS-T' и зубца T' экстрасистолы дискордантно направлению основного зубца комплекса QRS';
отсутствие перед ЖЭ зубца Р;
наличие в большинстве случаев после ЖЭ полной компенсаторной паузы
Левожелудочковая экстрасистола (рис. 9)

Общие признаки, характерные для ЖЭ (см. выше);
увеличение интервала внутреннего отклонения в правых грудных отведениях V, и V2 (больше 0, 03 с)
Правожелудочковая экстрасистола (рис. 10)

Общие признаки, характерные для ЖЭ (см. выше);
увеличение интервала внутреннего отклонения в левых грудных отведениях V5 и V6 (больше 0, 05 с)
Предсердная пароксизмальная тахикардия (рис. 11)

Внезапно начавшийся и также внезапно закончившийся приступ увеличения ЧСС до 140-250 в мин при сохранении правильного ритма;
наличие перед каждым желудочковым комплексом QRS'сниженного, деформированного, двухфазного или отрицательного зубца Р'
нормальные неизмененные желудочковые комплексы QRS', похожие на QRS, зарегистрированные до возникновения приступа пароксизмальной тахикардии (за исключением относительно редких случаев с аберрацией желудочкового проведения);
в некоторых случаях наблюдается ухудшение АВ-проводимости с развитием АВ-блокады I степени (удлинение интервала Р-Q(R) более 0, 02 с) или II степени с периодическими выпадениями отдельных комплексов QRS' (непостоянные признаки)
Пароксизмальная тахикардия из АВ-узла (рис. 12)
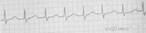
Внезапно начавшийся и также внезапно закончившийся приступ учащения сердечных сокращений до 140-220 в мин при сохранении правильного ритма;
наличие в отведениях II, II и аVF отрицательных зубцов Р', расположенных позади комплексов QRS' (если петля re-entry включает дополнительные внеузловые пучки) или сливающихся с ними и не регистрируемых на ЭКГ (если петля re-entry локализуется в АВ-узле);
нормальные неизменённые (неуширенные и недеформированные) желудочковые комплексы QRS', похожие на QRS, зарегистрированные до возникновения приступа пароксизмальной тахикардии
Желудочковая пароксизмальная тахикардия (рис. 13)
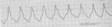
Внезапно начавшийся и также внезапно закончившийся приступ увеличения ЧСС до 140-220 в мин при сохранении в большинстве случаев правильного ритма;
деформация и расширение комплекса QRS более 0, 12 с дискордантным расположением сегмента RS-T и зубца T;
наличие АВ-диссоциации, то есть полного разобщения частого ритма желудочков (комплексы QRS) и нормального ритма предсердий (зубцы Р) с зарегистрированными одиночными нормальными неизменёнными комплексами QRST синусового происхождения («захваченные» сокращения желудочков)
Трепетание предсердий (рис. 14)
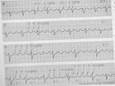
Наличие на ЭКГ частых (до 200-400 в мин), регулярных, похожих друг на друга предсердных волн F характерной пилообразной формы (отведения II, III, аVF, V1, V2);
в большинстве случаев правильный, регулярный желудочковый ритм с одинаковыми интервалами F-F (за исключением случаев изменения степени АВ-блокады в момент регистрации ЭКГ);
наличие нормальных неизменённых желудочковых комплексов, каждому из которых предшествует определенное (чаще постоянное) количество предсердных волн F (2: 1, 3: 1, 4: 1 и т.д.)
Мерцание (фибрилляция) предсердий (рис. 15)
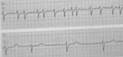
Отсутствие во всех ЭКГ отведениях зубца Р;
наличие на протяжении всего сердечного цикла беспорядочных волн f с различной формой и амплитудой. Волны f регистрируют в отведениях V1, V2, II, III и аVF;
нерегулярность желудочковых комплексов QRS - неправильный желудочковый ритм (различные по продолжительности интервалы R-R);
комплексы QRS без деформации и уширения
Трепетание желудочков (рис. 16)
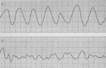
Наличие на ЭКГ частых (до 200-300 в мин), регулярных и одинаковых по форме и амплитуде волн трепетания, напоминающих синусоидальную кривую
Мерцание (фибрилляция) желудочков (см. рис. 16)
Наличие на ЭКГ частых (до 200-500 в мин), но нерегулярных волн, отличающихся друг от друга различной формой и амплитудой