
Главная страница Случайная страница
КАТЕГОРИИ:
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Газообмен в легких и тканях. Основные закономерности перехода газов через мембрану. Парциальное давление и напряжение газов.
|
|
Во время вентиляции воздуха в легких происходит изменение химического состава и физических свойств поступающего в них атмосферного воздуха. В сухом воздухе при температуре 0° С и давлении 760 мм рт. ст., выдыхаемом взрослым человеком при спокойном дыхании, содержится 16, 4% кислорода, 4, 1% углекислого газа и 79, 5% азота. Однако при температуре 37° С альвеолярный воздух насыщен водяными парами, давление которых при этой температуре составляет 50 мм рт. ст. Поэтому давление газов в альвеолярном воздухе равно 710 мм (760—50), содержание в нем кислорода 14—14, 5%, углекислого газа 5, 3—6% и азота 80—80, 5%.
Для газообмена между альвеолярным воздухом и венозной кровью, притекающей в капилляры легких, имеет значение разница в них парциальных давлений кислорода и углекислого газа. Парциальное давление кислорода, или та часть давления, которая приходится на его долю из общего давления альвеолярного воздуха, составляет 102—110 мм рт. ст., а в венозной крови 37— 40 мм рт. ст. Вследствие этой разницы давлений в 70 мм рт. ст. кислород диффундирует из альвеолярного воздуха через стенки альвеол и капилляров в венозную кровь, превращая ее в артериальную. Парциальное давление углекислого газа в венозной крови 47 мм рт. ст., а в альвеолярном воздухе — 40 мм рт. ст. Вследствие этой разницы давления в 7 мм рт. ст. углекислый газ диффундирует из венозной крови в альвеолярный воздух и удаляется из организма при выдохе. Благодаря изменениям частоты и глубины дыхания парциальное давление углекислого газа в альвеолярном воздухе относительно постоянно, а парциальное давление кислорода в альвеолярном воздухе уменьшается пропорционально падению его парциального давления во вдыхаемом воздухе, например, при подъеме на большую высоту. Для сохранения жизни человека достаточно разности парциального давления кислорода в альвеолярном воздухе и венозной крови в несколько мм рт. ст., а углекислого газа — в 0, 03 мм.
В капиллярах тканей кислород из артериальной крови диффундирует через их стенки и мембраны клеток внутрь клеток и во внеклеточное вещество благодаря разности давления в 100 мм рт. ст. и больше, так как в результате обмена веществ давление кислорода в тканях доходит до нуля. А давление углекислого газа в тканях в результате обмена веществ повышается до 60—70 мм рт. ст.
Поэтому углекислый газ диффундирует через мембраны клеток и стенки капилляров в венозную кровь, где его давление равно 47 мм рт. ст.
Транспорт газов. Кислород, поглощаемый венозной кровью в капиллярах легких, соединяется с восстановленным гемоглобином и переносится артериальной кровью в ткани в виде оксигемоглобина, соединенного со щелочным радикалом, т. е. соли оксигемоглобина. Оксигемоглобин, как кислота, нейтрализован щелочным радикалом, поэтому реакция крови при ее обогащении кислородом не изменяется.
В тканях соль оксигемоглобина распадается — кислород отдается тканям. Образующийся при этом восстановленный гемоглобин не в состоянии удержать щелочной радикал, отбираемый углекислотой, которая образовалась в результате окисления веществ в тканях. В соединении со щелочными радикалами, т. е. в виде нейтральных солей (бикарбонатов), образуемых в крови, углекислота поступает из тканей в легкие. В результате соединения кислот, образовавшихся в тканях при окислительных процессах, со щелочными радикалами, т. е. их превращения в соли, реакция крови сохраняется на относительно постоянном уровне. В капиллярах легких бикарбонаты распадаются при участии фермента карбоангидразы, отдавая оксигемоглобину свой щелочной радикал. После отдачи щелочного радикала остаток бикарбонатов превращается в углекислый газ и водяные пары, удаляемые из легких с выдыхаемым воздухом. Следовательно, транспорт газов кислорода и углекислого газа производится кровью в виде солей, содержащих эти газы в связанном состоянии.
Диффузия газов через аэрогематический барьер
В организме газообмен О2 и СО2 через альвеолярно-капиллярную мембрану происходит с помощью диффузии. Диффузия О2 и СО2 через аэрогематический барьер зависит от следующих факторов: вентиляции дыхательных путей; смешивания и диффузии газов в альвеолярных протоках и альвеолах; смешивания и диффузии газов через аэрогематический барьер, мембрану эритроцитов и плазму альвеолярных капилляров; химической реакции газов с различными компонентами крови, и наконец от перфузии кровью легочных капилляров. Диффузия газов через альвеолярно-капиллярную мембрану легких осуществляется в два этапа. На первом этапе диффузионный перенос газов происходит по концентрационному градиенту через тонкий аэрогематический барьер, на втором — происходит связывание газов в крови легочных капилляров, объем которой составляет 80—150 мл, при толщине слоя крови в капиллярах всего 5—8 мкм и скорости кровотока около 0, 1 мм*с-1. После преодоления аэрогематического барьера газы диффундируют через плазму крови в эритроциты. Значительным препятствием на пути диффузии О2 является мембрана эритроцитов. Плазма крови практически не препятствует диффузии газов в отличие от альвеолярно-капиллярной мембраны и мембраны эритроцитов (рис. 8.6). Общие закономерности процесса диффузии могут быть выражены в соответствии с законом Фика следующей формулой: M/t=Δ P/XCKα где М — количество газа, t — время, M/t — скорость диффузии, Δ Р — разница парциального давления газа в двух точках, X — расстояние между этими точками, С — поверхность газообмена, К — коэффициент диффузии, α — коэффициент растворимости газа. В легких Δ Р является градиентом давлений газа в альвеолах и в крови легочных капилляров. Проницаемость альвеолярно-капиллярной мембраны прямо пропорциональна площади контакта между функционирующими альвеолами и капиллярами (С), коэффициентам диффузии и растворимости (К и α). Анатомо-физиологическая структура легких создает исключительно благоприятные условия для газообмена: дыхательная зона каждого легкого содержит около 300 млн. альвеол и приблизительно аналогичное число капилляров, имеет площадь 40—140 м2, при толщине аэрогематического барьера всего 0, 3—1, 2 мкм. Особенности диффузии газов через аэрогематический барьер количественно характеризуются через диффузионную способность легких. Диффузионную способность легких, например для Ог, можно определить по формуле: DLo2=Vo2/(Pao2-Pα o2) мл•мин. где DLo2 — диффузионная способность легких, Vo2 — количество потребляемого кислорода, РАо2 и Рао2 — парциальное давление и напряжение кислорода соответственно в альвеолярном воздухе и в артериальной крови. Для Ог диффузионная способность легких — это объем газа, переносимого из альвеол в кровь в минуту при градиенте альвеолярно-капиллярного давления газа 1 мм рт.ст. Согласно закону Фика, диффузионная способность мембраны аэрогематического барьера обратно пропорциональна ее толщине и молекулярной массе газа и прямо пропорциональна площади мембраны и в особенности коэффициенту растворимости О2 и СО2 в жидком слое альвеолярно-капиллярной мембраны.
62. В организме кислород и углекислый газ транспортируются кровью. Кислород, поступающий из альвеолярного воздуха в кровь, связывается с гемоглобином эритроцитов, образуя так называемый оксигемоглобин, и в таком виде доставляется к тканям. В тканевых капиллярах кислород отщепляется и переходит в ткани, где включается в окислительные процессы. Свободный гемоглобин связывает водород и превращается в так называемый восстановленный гемоглобин. Углекислый газ, образующийся в тканях, переходит в кровь и поступает в эритроциты. Затем часть углекислого газа соединяется с восстановленным гемоглобином, образуя так называемый карбогемоглобин, и в таком виде углекислый газ и доставляется к легким. Однако большая часть углекислого газа в эритроцитах при участии фермента карбоангидразы превращается в бикарбонаты, которые переходят в плазму и транспортируются к легким. В легочных капиллярах бикарбонаты при помощи специального фермента карбоангидразы распадаются и выделяется углекислый газ. Отщепляется углекислый газ и от гемоглобина. Углекислый газ переходит в альвеолярный воздух и с выдыхаемым воздухом удаляется во внешнюю среду
Кислородная емкость крови - максимальное количество кислорода, обратимо связанное кровью; выражается в объемных процентах; зависит от концентрации в крови гемоглобина. Кислородная емкость крови человека ок. 18-20%.

В исходной ее точке, когда РаО2 гемоглобин не содержит кислорода и SaО2 также равняется нулю. По мере повышения Ра02 гемоглобин начинает быстро насыщаться кислородом, превращаясь в оксигемоглобин: небольшого увеличения напряжения кислорода оказывается достаточно для существенного прироста содержания НЬО2. При 40 мм рт. ст. содержание НЬО2 достигает уже 75 %. Затем наклон кривой становится все более и более пологим. На этом участке кривой гемоглобин уже менее охотно присоединяет к себе кислород, и для насыщения оставшихся 25 % НЬ требуется поднять Ра02 с 40 до 150 мм рт. ст. Впрочем, в естественных условиях гемоглобин артериальной Крови никогда не насыщается кислородом полностью.
Нормальная величина P50 равна 27 мм рт. ст. Ее уменьшение соответствует сдвигу кривой влево, а увеличение - сдвигу вправо.
Гуморальные механизмы. Специфическим регулятором активности нейронов дыхательного центра является углекислый газ, который действует на дыхательные нейроны непосредственно и опосредованно. В ретикулярной формации продолговатого мозга, вблизи дыхательного центра, а также в области сонных синусов и дуги аорты обнаружены хеморецепторы, чувствительные к углекислому газу. При увеличении напряжения углекислого газа в крови хеморецепторы возбуждаются, и нервные импульсы поступают к инспираторным нейронам, что приводит к повышению их активности.
Углекислый газ повышает возбудимость нейронов коры головного мозга. В свою очередь клетки КГМ стимулируют активность нейронов дыхательного центра.
При оптимальном содержании в крови углекислого газа и кислорода наблюдаются дыхательные движения, отражающие умеренную степень возбуждения нейронов дыхательного центра. Эти дыхательные движения грудной клетки получили название эйпноэ.
Избыточное содержание углекислого газа и недостаток кислорода в крови усиливают активность дыхательного центра, что обусловливает возникновение частых и глубоких дыхательных движений –гиперпноэ. Еще большее нарастание количества углекислого газа в крови приводит к нарушению ритма дыхания и появлению одышки – диспноэ. Понижение концентрации углекислого газа и избыток кислорода в крови угнетают активность дыхательного центра. В этом случае дыхание становится поверхностным, редким и может наступить его остановка – апноэ.
Механизм первого вдоха новорожденного.
В организме матери газообмен плода происходит через пупочные сосуды. После рождения ребенка и отделения плаценты указанная связь нарушается. Метаболические процессы в организме новорожденного приводят к образованию и накоплению углекислого газа, который, так же как и недостаток кислорода, гуморально возбуждает дыхательный центр. Кроме того, изменение условий существования ребенка приводит к возбуждению экстеро- и проприорецепторов, что также является одним из механизмов, принимающих участие в осуществлении первого вдоха новорожденного.
Рефлекторные механизмы.
Различают постоянные и непостоянные (эпизодические) рефлекторные влияния на функциональное состояние дыхательного центра.
Постоянные рефлекторные влияния возникают в результате раздражения рецепторов альвеол (рефлекс Геринга — Брейера), корня легкого и плевры (пульмоторакальный рефлекс), хеморецепторов дуги аорты и сонных синусов (рефлекс Гейманса), проприорецепторов дыхательных мышц.
Наиболее важным рефлексом является рефлекс Геринга — Брейера. В альвеолах легких заложены механорецепторы растяжения и спадения, являющиеся чувствительными нервными окончаниями блуждающего нерва. Любое увеличение объема легочных альвеол возбуждает эти рецепторы.
Рефлекс Геринга — Брейера является одним из механизмов саморегуляции дыхательного процесса, обеспечивая смену актов вдоха и выдоха. При растяжении альвеол во время вдоха нервные импульсы от рецепторов растяжения по блуждающему нерву идут к экспираторным нейронам, которые, возбуждаясь, тормозят активность инспираторных нейронов, что приводит к пассивному выдоху. Легочные альвеолы спадаются, и нервные импульсы от рецепторов растяжения уже не поступают к экспираторным нейронам. Активность их падает, что создает условия для повышения возбудимости инспираторной части дыхательного центра и осуществлению активного вдоха.
Кроме того, активность инспираторных нейронов усиливается при нарастании концентрации углекислого газа в крови, что также способствует проявлению вдоха.
Пульмоторакальный рефлекс возникает при возбуждении рецепторов, заложенных в легочной ткани и плевре. Проявляется этот рефлекс при растяжении легких и плевры. Рефлекторная дуга замыкается на уровне шейных и грудных сегментов спинного мозга.
К дыхательному центру постоянно поступают нервные импульсы от проприорецепторов дыхательных мышц. Во время вдоха происходит возбуждение проприорецепторов дыхательных мышц и нервные импульсы от них поступают в инспираторную часть дыхательного центра. Под влиянием нервных импульсов тормозится активность вдыхательных нейронов, что способствует наступлению выдоха.
Непостоянные рефлекторные влияния на активность дыхательных нейронов связаны с возбуждениемразнообразных экстеро- и интерорецепторов
64. Снижение парциального давления кислорода в окружающем воздухе, что в естественных условиях имеет место при восхождении человека на высокие горы, вызывает недостаток 02 в крови, что называется артериальной гипок-семией. Так, на высоте 3000 м над уровнем моря барометрическое давление воздуха уменьшается на 1/3, а на высоте 8500 м — на 2/3. При подъеме человека на высоту до 3—3, 5 км над уровнем моря артериальная кровь насыщена кислородом в пределах нормы — на 90—95 %
Поскольку насыщение артериальной крови кислородом при подъеме на высоту до 3000 м над уровнем моря составляет не менее 90 %, то в этих условиях незначительное снижение напряжения 02 в артериальной крови человека происходит за счет уменьшения содержания в крови физически растворенного кислорода. Это, тем не менее, обусловливает появление слабо выраженной гипоксемии и сопровождается незначительным увеличением вентиляции легких. Восхождение человека на высокую гору всегда сопряжено с усиленной мышечной деятельностью, повышением температуры тела, увеличением в плазме крови содержания катехоламинов. Эти факторы оказывают комплексное стимулирующее влияние на дыхание человека при восхождении на горную высоту. В результате слабо выраженная артериальная гипоксемия при участии периферических хеморецепторов увеличивает степень гиперпноэ у человека, обусловленное работой мышц. Повышенное содержание катехоламинов в плазме крови повышает чувствительность периферических хеморецепторов к гипоксемии и, усиливая активность периферических хеморецепторов, ведет к росту параметров внешнего дыхания. Наконец, повышение температуры тела человека при восхождении на высокие горы в результате мышечной деятельности также повышает чувствительность периферических хеморецепторов к гипоксемии. Повышение температуры тела при физической работе может стимулировать дыхание через усиление скорости метаболизма в организме, через периферические хеморецепторы и нейроны дыхательного центра. При этом периферические хеморецепторы являются основными источниками стимуляции вентиляции легких у человека при гипоксии. Поэтому при восхождении человека на высокую гору до высоты 3—3, 5 км над уровнем моря усиление вентиляции обусловлено активацией механизмов гуморальной и нервной регуляции дыхания в пределах физиологической нормы.
65. Гемодинамика — движение крови по сосудам, возникающее вследствие разности гидростатического давления в различных участках кровеносной системы (кровь движется из области высокого давления в область низкого). Зависит от сопротивления току крови стенок сосудов и вязкости самой крови. О гемодинамике судят по минутному объёму крови.
Равенство объёмов кровотока
Объём крови, протекающей через поперечное сечение сосуда в единицу времени, называют объёмной скоростью кровотока (мл/мин). Объёмная скорость кровотока через большой и малый круг кровообращения одинакова. Объём кровотока через аорту или лёгочный ствол равен объёму кровотока через суммарное поперечное сечение сосудов на любом отрезке кругов кровообращения.
Движущая сила кровотока
Это разность кровяного давления между проксимальным и дистальным участками сосудистого русла. Давление крови создаётся давлением сердца и зависит от упруго-эластических свойств сосудов.
Поскольку давление в артериальной части кругов кровообращения является пульсирующим в соответствии с фазами работы сердца, для его гемодинамической характеристики принято использовать величину среднего давления (Pср.). Это усреднённое давление, которое обеспечивает такой же эффект движения крови, как и пульсирующее давление. Среднее давление в аорте равно примерно 100 мм рт.ст. Давление в полых венах колеблется около нуля. Таким образом, движущая сила в большом круге кровообращения равна разнице между этими величинами, то есть 100 мм рт.ст. Среднее давление крови в лёгочном стволе менее 20 мм рт.ст., в лёгочных венах близко к нулю — следовательно, движущая сила в малом круге — 20 мм рт.ст., то есть в 5 раз меньше, чем в большом. Равенство объёмов кровотока в большом и малом круге кровообращения при существенно различающейся движущей силе связано с различиями в сопротивлении току крови — в малом круге оно значительно меньше.
Сопротивление в кровеносной системе
Разница давлений и сопротивление кровотоку являются факторами, влияющими на объём кровотока (Q) в целом в сосудистой системе и в отдельных региональных сетях: он прямо пропорционален разности давлений крови в начальном (P1) и конечном (P2) отделах сосудистой сети и обратно пропорционален сопротивлению (R) току крови:
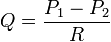
Увеличение давления или уменьшение сопротивления току крови на системном, региональном, микроциркуляторном уровнях повышают объём кровотока соответственно в системе кровообращения, в органе или микрорегионе, а уменьшение давления или увеличение сопротивления уменьшают объём кровотока.
66. Автоматия – это способность сердца сокращаться под влиянием импульсов, возникающих в нем самом. Обнаружено, что в клетках атипического миокарда могут генерироваться нервные импульсы. У здорового человека это происходит в области синоатриального узла, так как эти клетки отличаются от других структур по строению и свойствам. Они имеют веретеновидную форму, расположены группами и окружены общей ба-зальной мембраной. Эти клетки называются водителями ритма первого порядка, или пейсмекерами. В них с высокой скоростью идут обменные процессы, поэтому метаболиты не успевают выноситься и накапливаются в межклеточной жидкости. Также характерными свойствами являются низкая величина мембранного потенциала и высокая проницаемость для ионов Na и Ca Отмечена довольно низкая активность работы натрий-калиевого насоса, что обусловлено разностью концентрации Na и K.
Автоматия возникает в фазу диастолы и проявляется движением ионов Na внутрь клетки. При этом величина мембранного потенциала уменьшается и стремится к критическому уровню деполяризации – наступает медленная спонтанная диастолическая деполяризация, сопровождающаяся уменьшением заряда мембраны. В фазу быстрой деполяризации возникает открытие каналов для ионов Na и Ca, и они начинают свое движение внутрь клетки. В результате заряд мембраны уменьшается до нуля и изменяется на противоположный, достигая +20–30 мВ. Движение Na происходит до достижения электрохимического равновесия по ионам Na, затем начинается фаза плато. В фазу плато продолжается поступление в клетку ионов Ca. В это время сердечная ткань невозбудима. По достижении электрохимического равновесия по ионам Ca заканчивается фаза плато и наступает период реполяризации – возвращения заряда мембраны к исходному уровню.
Потенциал действия синоатриального узла отличается меньшей амплитудой и составляет ±70–90 мВ, а обычный потенциал ровняется ±120–130 мВ.
В норме потенциалы возникают в синоатриальном узле за счет наличия клеток – водителей ритма первого порядка. Но другие отделы сердца в определенных условиях также способны генерировать нервный импульс. Это происходит при выключении синоат-риального узла и при включении дополнительного раздражения.
При выключении из работы синоатриального узла наблюдается генерация нервных импульсов с частотой 50–60 раз в минуту в атриовентрикулярном узле – водителе ритма второго порядка. При нарушении в ат-риовентрикулярном узле при дополнительном раздражении возникает возбуждение в клетках пучка Гиса с частотой 30–40 раз в минуту – водитель ритма третьего порядка.
Градиент автоматии – это уменьшение способности к автоматии по мере удаления от синоатриального узла, то есть от места непосредственной генерализации импульсов.
67. В связи с тем, что сердечная мышца является функциональным синцитием, сердце отвечает на раздражение по закону " все или ничего". При исследовании возбудимости сердца в различные фазы сердечного цикла было установлено, что если нанести раздражение любой силы в период систолы, то его сокращения не возникает. Следовательно во время систолы сердце находится в фазе абсолютной рефрактерности. В период диастолы на пороговые раздражения сердце не реагирует. При нанесении сверхпорогового раздражения возникает его сокращение. Т.е. во время диастолы оно находится в фазе относительной рефрактерности. В начале общей паузы сердце находится в фазе экзальтации. При сопоставлении фаз потенциала действия и возбудимости установлено, что фаза абсолютной рефрактерности совпадает с фазами деполяризации, быстрой начальной и замедленной реполяризации. Фазе относительной рефрактерности соответствует фаза быстрой конечной реполяризации. Продолжительность фазы абсолютной рефрактерности 0, 25-0, 3 сек, а относительной 0, 03 сек. Благодаря большой длительности рефрактерных фаз сердце может сокращаться только в режиме одиночных сокращений.
В норме частота сердцебиений в покое зависит от возраста, пола, тренированности. У детей их частота больше, чем у взрослых. У женщин выше, чем у мужчин, а физически слабых людей больше, чем у тренированных. При определенных состояниях наблюдаются изменения ритма работы сердца – аритмии. Это нарушения правильности чередования сердечных сокращений. К физиологическим аритмиям относится дыхательная. Это зависимость частоты сердцебиений от фаз дыхания. На вдохе они урежаются, а на выдохе учащаются. Обычно дыхательная аритмия наблюдается в юношеском возрасте и у спортсменов. Она связана с колебаниями активности центров вагуса при дыхании.
Если на сердце, находящееся в фазе относительной рефрактерности, нанести сверхпороговое раздражение, то возникнет внеочередное сокращение – экстрасистола. Амплитуда экстрасистолы будет зависеть от того, в какой момент этой фазы нанесено раздражение. Чем оно ближе к концу относительной рефрактерности, тем больше ее величина. После экстрасистолы следует более длительный, чем обычно период покоя сердца. Он называется компенсаторной паузой. Она возникает вследствие того, что очередной потенциал действия, генерирующийся в синоатриальном узле, поступает к мышце сердца в период ее рефрактерности обусловленный экстрасистолой (рис). У человека экстрасистолы возникают вследствие поступлений внеочередных импульсов из эктопических очагов автоматии. Ими могут быть скопления Р-клеток в миокарде предсердий, атриовентрикулярном узле, пучке Гиса, волокнах Пуркинье желудочков. Поэтому выделяют предсердные, атриовентрикулярные и желудочковые экстрасистолы. При предсердных и атриовентрикулярных экстрасистолах возникает неполная компенсаторная пауза, которая немного длительнее обычного сердечного цикла. При желудочковых полная компенсаторная пауза. В последнем случае нарушается и ритм пульса. Экстрасистолы могут возникать у здоровых людей при эмоциональном напряжении, курении, злоупотреблении алкоголем. Но чаще это проявление патологических изменений в проводящей системе. В тяжелых случаях возникают множественные очаги возбуждения. Развивается фибрилляция предсердий и желудочков.
68. Возбудимость сердечной мышцы. Потенциал действия миокарда. Сокращение миокарда. Клетки миокарда обладают возбудимостью, но им не присуща автоматия. В период диастолы мембранный потенциал покоя этих клеток стабилен, и его величина выше (80—90 мВ), чем в клетках водителей ритма. Потенциал действия в этих клетках возникает под влиянием возбуждения клеток водителей ритма, которое достигает кардиомиоцитов, вызывая деполяризацию их мембран.
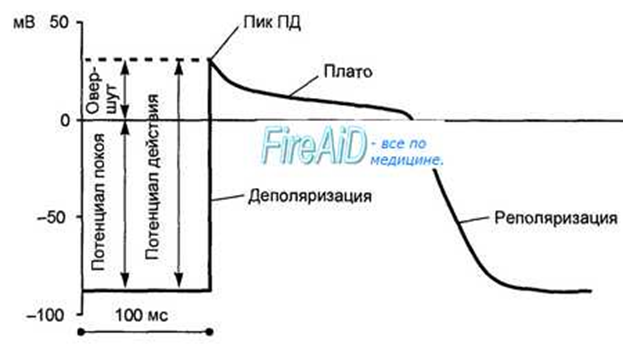
Потенциал действия клетки рабочего миокарда. Быстрое развитие деполяризации и продолжительная реполяризация. Замедленная реполяри-зация (плато) переходит в быструю реполяризацию. Потенциал действия клеток рабочего миокарда состоит из фазы быстрой деполяризации, начальной быстрой реполяризации, переходящей в фазу медленной реполяризации (фаза плато), и фазы быстрой конечной реполяризации (рис. 9.8). Фаза быстрой деполяризации создается резким повышением проницаемости мембраны для ионов натрия, что приводит к возникновению быстрого входящего натриевого тока. Последний, однако, при достижении мембранного потенциала 30—40 мВ инактивируется и в последующем, вплоть до инверсии потенциала (около +30 мВ) и в фазу «плато», ведущее значение имеют кальциевые ионные токи. Деполяризация мембраны вызывает активацию кальциевых каналов, в результате чего возникает дополнительный деполяризирующий входящий кальциевый ток.
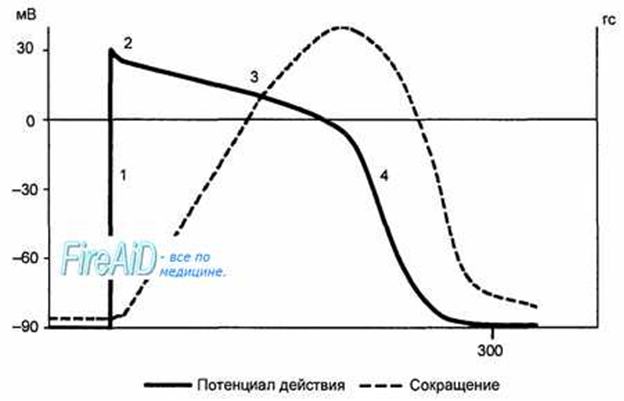
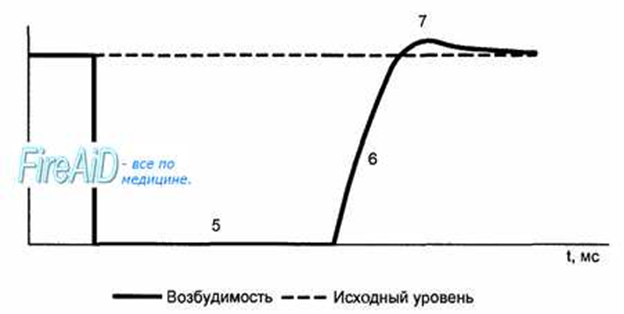
Рис. 9.9. Сопоставление потенциала действия и сокращения миокарда с фазами изменения возбудимости. 1 — фаза деполяризации; 2 — фаза начальной быстрой реполяризации; 3 — фаза медленной реполяризации (фаза плато); 4 — фаза конечной быстрой реполяризации; 5 — фаза абсолютной рефрактерности; 6 — фаза относительной рефрактерности; 7 — фаза супернормальной возбудимости. Рефрактерность миокарда практически совпадает не только с возбуждением, но и с периодом сокращения. Конечная реполяризация в клетках миокарда обусловлена постепенным уменьшением проницаемости мембраны для кальция и повышением проницаемости для калия. В результате входящий ток кальция уменьшается, а выходящий ток калия возрастает, что обеспечивает быстрое восстановление мембранного потенциала покоя. Длительность потенциала действия кардиомиоцитов составляет 300—400 мс, что соответствует длительности сокращения миокарда (рис. 9.9).
Потенциал действия сердечной мышцы вызван активацией двух типов ионных каналов: (1) быстрых натриевых каналов, как и в скелетных мышцах; (2) медленных кальциевых каналов^ которые также называют кальций-натриевыми каналами. Второй тип каналов отличается тем, что они медленно открываются и, что особенно важно, долго остаются открытыми (в течение несколько десятых долей секунды). Все это время ионы кальция и натрия диффундируют внутрь сердечных волокон и поддерживают длительную деполяризацию мембраны, или фазу плато потенциала действия. Более того, ионы кальция, входящие в сердечные волокна во время фазы плато, участвуют в процессе мышечного сокращения, в то время как ионы кальция, необходимые для сокращения скелетных мышц, поступают в саркоплазму только из внутриклеточного саркоплазматического ретикулума.
Второе важное функциональное различие между волокнами сердечной и скелетной мышц: сразу после начала потенциала действия проницаемость мембраны кардиомиоцитов для ионов калия уменьшается примерно в 5 раз (такое явление в волокнах скелетных мышц отсутствует). Уменьшение калиевой проницаемости, возможно, происходит за счет избыточного притока в клетку ионов кальция через кальциевые каналы. В любом случае снижение проницаемости мембраны для калия существенно уменьшает выход этих положительных ионов из клетки во время фазы плато и, следовательно, препятствует слишком быстрому возвращению мембранного потенциала к уровню покоя. Когда же к концу 0, 2-0, 3 сек медленные кальциевые каналы закрываются и входящий ток ионов кальция и натрия прекращается, проницаемость мембраны для ионов калия быстро возрастает, поэтому выходящий калиевый ток немедленно возвращает мембранный потенциал к уровню покоя, и потенциал действия завершается.
69. Работа сердца представляет собой непрерывное чередование периодов сокращения (систола) и расслабления (диастола). Сменяющие друг друга систола и диастола составляют сердечный цикл. Поскольку в покое частота сокращений сердца составляет 60—80 циклов в минуту, то каждый из них продолжается около 0, 8 с. При этом 0, 1 с занимает систола предсердий, 0, 3 с — систола желудочков, а остальное время — общая диастола сердца. К началу систолы миокард расслаблен, а сердечные камеры заполнены кровью, поступающей из вен. Атриовентрикулярные клапаны в это время раскрыты и давление в предсердиях и желудочках практически одинаково. Генерация возбуждения в синоатриальном узле приводит к систоле предсердий, во время которой за счет разности давлений конечно-диастолический объем желудочков возрастает приблизительно на 15 %. С окончанием систолы предсердий давление в них понижается.
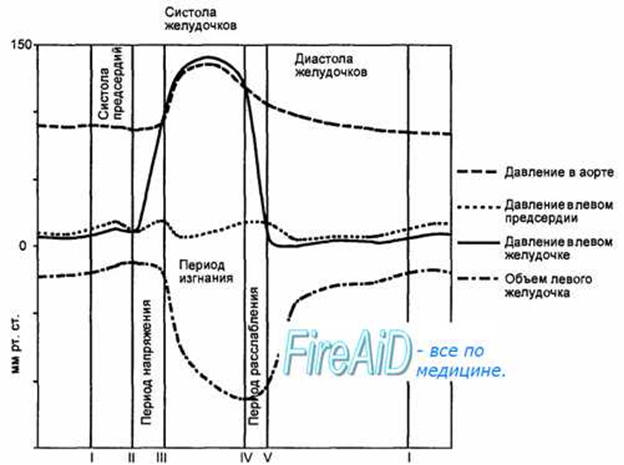
Рис. 9.11. Изменения объема левого желудочка и колебания давления в левом предсердии, левом желудочке и аорте в течение сердечного цикла. I — начало систолы предсердий; II — начало систолы желудочков; III — момент раскрытия полулунных клапанов; IV — конец систолы желудочков и момент закрытия полулунных клапанов; V — раскрытие атриовентрикулярных клапанов. Опускание линии, показывающей объем желудочков, соответствует динамике их опорожнения. Поскольку клапаны между магистральными венами и предсердиями отсутствуют, во время систолы предсердий происходит сокращение кольцевой мускулатуры, окружающей устья полых и легочных вен, что препятствует оттоку крови из предсердий обратно в вены. В то же время систола предсердий сопровождается некоторым повышением давления в полых венах. Большое значение имеет обеспечение турбулентного характера потока крови, поступающего из предсердий в желудочки, что способствует захлопыванию атриовентрикулярных клапанов. Максимальное и среднее давление в левом предсердии во время систолы составляют соответственно 8— 15 и 5—7 мм рт. ст., в правом предсердии — 3—8 и 2—4 мм рт. ст. (рис. 9.11). С переходом возбуждения на атриовентрикулярный узел и проводящую систему желудочков начинается систола последних. Ее начальный этап (период напряжения) продолжается 0, 08 с и состоит из двух фаз. Фаза асинхронного сокращения (0, 05 с) представляет собой процесс распространения возбуждения и сокращения по миокарду. Давление в желудочках при этом практически не меняется. В процессе начинающегося синхронного сокращения миокарда желудочков, когда давление в них возрастает до величины, достаточной для закрытия атриовентрикулярных клапанов, но недостаточной для открытия полулунных, наступает фаза изоволюмического, или изометрического, сокращения. Дальнейшее повышение давления приводит к раскрытию полулунных клапанов и началу периода изгнания крови из сердца, общая длительность которого составляет 0, 25 с. Этот период состоит из фазы быстрого изгнания (0, 13 с), во время которой давление в желудочках продолжает расти и достигает максимальных значений, и фазы медленного изгнания (0, 13 с), во время которой давление в желудочках начинает снижаться, а после окончания сокращения оно резко падает. В магистральных артериях давление снижается значительно медленнее, что обеспечивает захлопывание полулунных клапанов и предотвращает обратный ток крови. Промежуток времени от начала расслабления желудочков до закрытия полулунных клапанов называется протодиастолическим периодом.
70. Внутриклеточная регуляция. Этот уровень регуляции заключается в способности кардиомиоцитов синтезировать различные белки в соответствии с уровнем их разрушения. Особенностью кардиомиоцитов является цикличность их обменных процессов, связанных с ритмом сердечной деятельности. Наиболее быстрый распад богатых энергией создинений - АТФ и гликогена - происходит в момент систолы и соответствует комплексу QRS электрокардиограммы. Ресинтез и восстановление уровня этих веществ происходит за время диастолы. Поэтому при чрезвычайных условиях при усиленной работе сердца одним из компенсаторных механизмов, адаптирующих деятельность сердца к воздействиям, является удлинение фазы диастолы. Кардиомиоциты способны избирательно адсорбировать из циркулирующей крови и накапливать в цитоплазме вещества, поддерживающие и регулирующие их биоэнергетику, а также соединения, повышающие потребность клеток в кислороде.
Межклеточная регуляция. В сердечной мышце межклеточная регуляция связана с наличием вставочных дисков-нексусов, обеспечивающих транспорт необходимых веществ, соединение миофибрилл, переход возбуждения с клетки на клетку. Такая организация позволяет функционировать миокарду на возбуждение как синцитий. Межклеточная регуляция включает также взаимодействие кардиомиоцитов с соединительно-тканными клеткам составляющих строму сердечной мышцы.
Внутрисердечная нервная регуляция. Этот уровень является автономным хотя он включен и в сложную иерархию центральной нервной регуляции. Собственная нервная регуляция сердца осуществляется метасимпатической нервной системой, нейроны которой располагаются в интрамуральных ганглиях сердца. Интракардиальный метасимпатический нервный аппарат регулирует ритм сердечных сокращений, скорость предсердно-желудочкового проведения, реполяризацию кардиомиоцитов, скорость диастолического расслабления. Все это направлено в организме на поддержание стабильного наполнения кровью артериальной системы.
Экстракардиальная нервная регуляция. Этот уровень регуляции обеспечивает специальные, супраспинальные и корковые механизмы, передающие свои влияния по волокнам блуждающего и симпатических нервов.
Вагусные влияния. В продолговатом мозгу располагается заднее ядро блуждающего нерва. Аксоны клеток этого ядра в составе правого и левого нервных стволов направляются к сердцу и образуют синапсы на моторных метасимпатических нейронах интрамуральных ганглиев. Большая часть волокон правого блуждающего нерва доходит до синусоатриального узла, а левого - до атриовентрикулярного, поэтому стимуляция правого блуждающего нерва сказывается на частоте сердечных сокращений, левого- на предсердно-желудочвовой проведении. Впервые влияние блуждающих нервов на сердце обнаружили братья Э. и Г. Вебер /1845/.Раздражение блуждающих нервов сопровождается замедлением сердечного ритма (отрицательный хронотронный эффект), уменьшением амплитуды сокращений сердца (отр. инотропный эффект), понижением возбудимости сердечной мышцы (отр. батмотропный эффект) и уменьшением скорости проведения возбуждения (отр. дротропный эффект). При это иногда возникает полная блокада проведения возбуждения в предсердно-желудочковом узле. Сильное раздражение блуждающих нервов может вызвать полную остановку сердечной деятельности, однако прекратившиеся вначале сокращения сердца, несмотря на продолжающееся раздражение, способно постепенно восстанавливаться. Это явление получило название ускользания сердца из-под контроля блуждающего нерва.
Симпатические влияния. Эти влияния имеют противоположную направленность по сравнению с раздражением блуждающего нерва, и проявляются в положительных хроно-ино-дромо-и батмотропных эффектах. Синаптические сердечные волокна идут от верхнегрудных и шейных околопозвоночных симпатических узлов и оканчиваются густой сетью в области С-А узла и миокарде желудочков. Среди симпатических ветвей, идущих к сердцу, находятся волокна, раздражение которых вызывает избирательное увеличение силы сердечных сокращений, это усиливающий нерв сердца. Этот нерв играет трофическую роль и оказывает влияние на проведение возбуждения в сердечной мышце. При одновременном раздражении симпатических и парасимпатических нервов преобладает действие на сердце блуждающих нервов.
В основе эффектов, вызываемых стимуляцией периферических концов тех и других нервов, лежит выделение биологически активных веществ, с помощью которых осуществляется передача возбуждения. При раздражении вагуса выделяется ацетилхолин, а симпатических нервов- адреналин или норадреналин, сходные по своему химическому строению.
Действие ацетилхолина на сердце в первую очередь связано с повышением мембранной проницаемости для ионов калия, препятствующих развитию деполяризации мембран-клеток пейсмекеров и в конечном итоге - препятствующих развитию возбуждения. Ацетилхолин противодействует входу ионов кальция в клетку, что приводит к ослаблению сокращения сердца. Действие норадреналина на сердце связано с ростом мембранной проницаемости для ионов кальция, что сопровождается повышением степени сопряжения возбуждения и сокращения миокарда. Сниженная избытком К+ возбудимость и проводимость предсердий и желудочков восстанавливается норадреналином. Он разрушается значительно медленнее чем ацетилхолин, поэтому его взаимодействие с адренорецепторами сердечных клеток, сопровождается более продолжительным эффектом.
Гуморальная регуляция. Она осуществляется биологически активными веществами, выделяющимися в кровь и лимфу из эндокринных желез, а также ионным составом межклеточной жидкости. Эта регуляция в наибольшей степени присуща адреналину, выделяемому мозговым слоем надпочечников. Он выделяется в кровь при эмоциональных нагрузках, физическим напряжении и других состояниях. Адреналин улучшает снабжение миокарда энергией путем активации расщепления внутриклеточного гликогена, а также повышает проницаемость клеточных мембран для ионов Са2+. Гормон поджелудочной железы - глюкагон, гормон щитовидной железы - тироксин - увеличивают частоту сердечных сокращений. Повышается также чувствительность сердца к симпатическим воздействиям. Коритикостероиды увеличивают силу сердечных сокращений. Повышение содержания во внутриклеточной среде калия угнетает деятельность сердца. Подобным образом влияют на сердце ионы НСО3- и Н+. Ионы кальция повышают возбудимость и проводимость мышечных волокон.
72. Магистральные сосуды - аорта, крупные артерии. Стенка этих сосудов содержит много эластических элементов и много гладкомышечных волокон. Значение: превращают пульсирующий выброс крови из сердца в непрерывный кровоток.
Резистивные сосуды - пре- и посткапиллярные. Прекапиллярные сосуды - мелкие артерии и артериолы, капиллярные сфинктеры - сосуды имеют несколько слоёв гладкомышечных клеток. Посткапиллярные сосуды - мелкие вены, венулы - тоже есть гладкие мышцы. Значение: оказывают наибольшее сопротивление кровотоку. Прекапиллярные сосуды регулируют кровоток в микроциркуляторном русле и поддерживают определённую величину кровяного давления в крупных артериях. Посткапиллярные сосуды - поддерживают определённый уровень кровотока и величину давления в капиллярах.
Обменные сосуды - 1 слой эндотелиальных клеток в стенке - высокая проницаемость. В них осуществляется транскапиллярный обмен.
Ёмкостные сосуды - все венозные. В них 2/3 всей крови. Обладают наименьшим сопротивлением кровотоку, их стенка легко растягивается. Значение: за счёт расширения они депонируют кровь.
Шунтирующие сосуды - связывают артерии с венами минуя капилляры. Значение: обеспечивают разгрузку капилярного русла.
Количество анастомозов - величина не постоянная. Они возникают при нарушении кровообращения или недостатке кровоснабжения.
Сосудистая стенка находится в постоянном напряжении, или тонусе. Во сосудистым тонусом понимают состояние длительного возбуждения гладких мышц сосудов, что проявляется соответствующей интенсивностью их сократительной активности и не сопровождается развитием усталости.
В условиях целого организма тонус сосудов поддерживается: а) реакцией гладких мышц на растяжение давлением крови б) постоянно образуемыми в тканях вазоактивными метаболитами в) циркулирующими в крови гуморальными факторами г) тоническими импульсами
Сосуды иннервируются двумя видами нервов - сосудосуживающими и сосудорасширяющими, центры которых расположены в продолговатом и спинном мозге. Главный сосудодвигательный центр продолговатого мозга состоит из двух отделов: сосудосуживающего (прессорного) и сосудорасширяющего (депрессорного). Сосудосуживающий центр находится в состоянии постоянного тонуса, от него непрерывно идут импульсы к мышцам сосудов, поддерживающие их в состоянии длительного сокращения. Сосудосуживающие нервы относятся к симпатической нервной системе. Их влияние можно наблюдать в классическом опыте Клода Бернара на ухе белого кролика. Если перерезать - симпатический нерв, иннервирующий ухо, то оно краснеет и становится теплым, т. е. сосуды расширяются. Раздражение периферического конца перерезанного симпатического нерва вызывает сужение сосудов.
Второй, сосудорасширяющий, центр продолговатого мозга оказывает влияние на сосуды путем торможения сосудосуживающего центра. При этом поток импульсов к сосудам уменьшается и они расширяются. Таким образом, основную роль в регуляции просвета сосудов играет прессорный центр
Гуморальные агенты могут вызывать как сужение, так и расширение сосудов. К сосудосуживающим веществам относятся адреналин, норадреналин, вазопрессин (гормон задней доли гипофиза), серотонин (образующийся в головном мозге и слизистой оболочке кишечника). Расширение сосудов вызывают метаболиты - угольная и молочная кислоты и медиатор ацетилхолин. Расширяет артериолы и увеличивает наполнение капилляров гистамин, образующийся в стенках желудка и кишечника, в коже при ее раздражении, в работающих мышцах.
73. Давление крови в различных участках сосудистой системы. Среднее давление в аорте поддерживается на высоком уровне (примерно 100 мм рт. ст.), поскольку сердце непрестанно перекачивает кровь в аорту. С другой стороны, артериальное давление меняется от систолического уровня 120 мм рт. ст. до диастолического уровня 80 мм рт. ст., поскольку сердце перекачивает кровь в аорту периодически, только во время систолы. По мере продвижения крови в большом круге кровообращения среднее давление неуклонно снижается, и в месте впадения полых вен в правое предсердие оно составляет 0 мм рт. ст. Давление в капиллярах большого круга кровообращения снижается от 35 мм рт. ст. в артериальном конце капилляра до 10 мм рт. ст. в венозном конце капилляра. В среднем «функциональное» давление в большинстве капиллярных сетей составляет 17 мм рт. ст. Этого давления достаточно для перехода небольшого количества плазмы через мелкие поры в капиллярной стенке, в то время как питательные вещества легко диффундируют через эти поры к клеткам близлежащих тканей. В правой части рисунке показано изменение давления в различных участках малого (легочного) круга кровообращения. В легочных артериях видны пульсовые изменения давления, как и в аорте, однако уровень давления значительно ниже: систолическое давление в легочной артерии — в среднем 25 мм рт. ст., а диастоли-ческое — 8 мм рт. ст. Таким образом, среднее давление в легочной артерии составляет всего 16 мм рт. ст., а среднее давление в легочных капиллярах равно примерно 7 мм рт. ст. В то же время общий объем крови, проходящий через легкие за минуту, — такой же, как и в большом круге кровообращения. Низкое давление в системе легочных капилляров необходимо для выполнения газообменной функции легких.
Артериальное давление — это давление крови в крупных артериях человека. Различают два показателя артериального давления:
- Систолическое (верхнее) артериальное давление — это уровень давления крови в момент максимального сокращения сердца.
- Диастолическое (нижнее) артериальное давление — это уровень давления крови в момент максимального расслабления сердца.
Артериальное давление измеряется в миллиметрах ртутного столба, сокращенно мм рт. ст. Значение величины артериального давления 120/80 означает, что величина систолического (верхнего) давления равна 120 мм рт. ст., а величина диастолического (нижнего) артериального давления равна 80 мм рт. ст.
Давление в правом предсердии регулируется соотношением двух факторов: (1) способности сердца перекачивать кровь из правого предсердия и правого желудочка в малый круг кровообращения; (2) поступления крови из периферических вен в правое предсердие. Если сокращения правых отделов сердца усиливаются, давление в правом предсердии уменьшается. С другой стороны, любые факторы, которые ускоряют приток крови в правое предсердие из периферических вен, вызывают повышение давления в правом предсердии. Такими факторами могут быть: (1) увеличение общего объема крови; (2) увеличение тонуса крупных вен всех сосудистых областей организма и повышение периферического венозного давления; (3) расширение артериол, которое приводит к понижению периферического сопротивления и обеспечивает быстрый отток крови из артерий в вены. Все факторы, которые регулируют давление в правом предсердии, регулируют также и сердечный выброс, т.к. количество крови, которое перекачивает сердце, зависит как от сократительной функции сердца, так и от поступления крови к сердцу из периферических вен, поэтому мы подробно обсуждаем регуляцию давления в правом предсердии, которая посвящена регуляции сердечного выброса. В норме давление в правом предсердии равно 0 мм рт. ст. (т.е. равно атмосферному давлению). В патологических случаях оно может увеличиваться до 20-30 мм рт. ст., например: (1) при сердечной недостаточности; (2) в результате массивного переливания крови, которое приводит к увеличению общего объема крови в организме и к избыточному поступлению крови к сердцу из периферических вен. Нижний предел давления в правом предсердии — примерно от -3 до -5 мм рт. ст., что ниже уровня атмосферного давления. Таким же отрицательным является давление в грудной полости вокруг сердца. Давление в правом предсердии достигает такого низкого уровня, когда сердце усиленно перекачивает кровь, или когда приток крови к сердцу уменьшен в результате большой кровопотери.