
Главная страница Случайная страница
КАТЕГОРИИ:
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
под контролем пальца, введенного
|
|
Рис. 12.9. Выделение желчного пузыря
в его просвет,
Рис. 12.10. Почти полный разрыв
печеночного протока при неосто
рожном выделении пузырного протока.

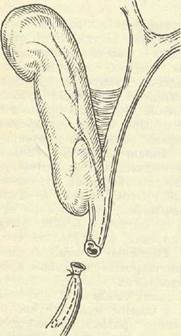
Рис. 12.11. Перевязка и пересече- Рис. 12.12. Гепатикохоледох, ошибоч-ние общего желчного протока, но перевязанный вследствие чрезмер-ощибочно принятого за пузырный ного подтягивания желчного пузыря, проток при параллельном их расположении и едином мышечном слое.
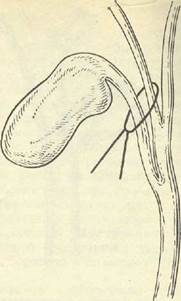
Рис. 12.13. Ошибочно перевязанный пузырный и прилегающий к нему правый печеночный протоки.
примет расширенный желчный проток за желчный пузырь с крупным камнем и произведет холецистэктомию с полным пересечением гепатикохоледоха (рис, 12.14). В подобных ситуациях необходимо предварительно широко вскрыть желчный пузырь, удалить камни и определить состояние желчных протоков, произведя их исследование изнутри (пальцем, зондом, с помощью холангиографии и пр.). При близко расположенном дефекте в стенке гепатикохоледоха необходимо удалить желчный пузырь, за исключением его части, находящейся вблизи общего желчного протока, а затем с помощью оставшихся стенок пузыря закрыть дефект гепатикохоледоха на Т-образном дренаже (рис. 12.15).
При пузырно-холедохеальных свищах во всех случаях желчный пузырь надо иссекать на расстоянии 1-1, 5 см от стенки общего желчного протока, что значительно облегчает закрытие дефекта протока путем наложения непрерывного или узловых швов либо ушиванием аппаратом УУС [Виноградов В. В. и др., 1977]. В отдельных случаях при наличии в зоне свища инфильтрата и выраженных воспалительных изменений, когда ушивание культи пузырного протока нена-

Рис. 12.14. Ошибочное пересечение общего желчного протока, принятого за отсутствующий пузырный проток, при пузырно-холедохеальном свище с крупным камнем в нем.


Рис. 12.15. Закрытие большого дефекта в гепатикохоледохе остатком желчного пузыря с использованием Т-образного дренажа.
дежно или произвести его нельзя, можно осуществить через нее дренирование гепатикохоледоха с помощью Т-образного дренажа.
Предлагавшиеся ранее для профилактики недостаточности культи пузырного протока методы обработки ее путем скручивания, перегиба и т.д. в настоящее время оставлены. Это усложняет операцию, но не гарантирует от подобного осложнения, которое обычно возникает как следствие некорригированной желчной гипертензии. При последней культя пузырного протока может быть использована для временного декомпрессивного наружного дренирования общего желчного протока.
Наиболее часто серьезное повреждение внепеченочных желчных протоков происходит при остановке внезапно развившегося во время холецистэктомии кровотечения из пузырной или печеночной артерии, реже - из воротной вены. D. Moorhead и К. Warren (1976) при анализе причин повреждения желчных протоков у 958 больных установили, что у 34% из них оно возникло при остановке кровотечения в воротах печени. Естественно, что профузное кровотечение, возникшее во время холецистэктомии, выводит хирурга из равновесия, заставляет его спешить, в результате чего он производит опасные и нерациональные действия. Самой частой причиной повреждения гепатикохоледоха при холецистэктомии является захватывание его кровоостанавливающим зажимом при попытке остановить кровотечение (рис. 12). Поскольку сосуды и желчные протоки располагаются близко друг к другу, то всякие манипуляции по остановке кровотечения (наложение зажима, прошивание и перевязка), нередко производимые вслепую при недостаточно осушенном операционном поле, могут привести к повреждению желчных протоков (рис. 12.17). Кроме того, наличие плотных сращений либо воспалительно-инфильтративных изменений затрудняет идентификацию элементов печеночно-дуоденальной связки и источника кровотечения. Следует учитывать, что культя поврежденной артерии, сократившись, может уйти глубоко в ворота печени, располагаться за желчным протоком, а иногда и с медиальной его стороны. Имбибиция кровью жировой клетчатки подпеченочного пространства также усложняет ориентировку в тканях, особенно у больных с ожирением.
При внезапно возникшем сильном кровотечении следует немедленно прижать поврежденный сосуд пальцем. Для этого оперирующий хирург должен ввести указательный палец левой руки в сальниковое отверстие, а большой палец расположить над печеночно-дуоденалыюй связкой и сдавливать ими ее до прекращения кровотечения (рис. 12.18). После этого отсасывают кровь и на глаз производят прицельное наложение зажима или прецизионного шва на поврежденный сосуд. Если обнаружить кровоточащий сосуд не удается, то поиски его следует продолжить после некоторого ослабления пережатой пальцем связки и осторожного препарирования в воротах печени. Профузное кровотечение можно остановить также путем временного пережатия печеночно-дуоденальной связки турникетом, кишечным или мягким сосудистым зажимом. Только после выделения источника кровотечения, уточнения масштаба и локализации повреждения можно прицельно наложить зажим, а затем лигатуру или сосудистый шов для окончательной остановки кровотечения.
Кровотечение и ошибки при его остановке можно предупредить, если деликатно и предельно внимательно выделять пузырную артерию, помня о многочисленных вариантах ее расположения. Она короче извитого пузырного протока, поэтому иногда разрывается при интенсивном вытягивании желчного пузыря. Опасность разрыва этой артерии увеличивается при ломкости сосудов у больных с ожирением и рубцовыми изменениями в области шейки желчного пузыря. Пузырная артерия может быть очень короткой при выходе из

Рис. 12.16. Стенка общего желчного протока случайно захвачена зажимом при становке кровотечения из поврежденной пузырной артерии.
Рис. 12.17. Стенка общего печеночного протока случайно прошита при остановке кровотечения из поврежденной пузырной артерии.

Рис. 12.18. Временная остановка кровотечения из поврежденной пузырной или печеночной артерии.
правой печеночной артерии. Если последняя проходит вблизи стенки желчного пузыря, то она может быть перевязана во время холецистэктомии. Для того чтобы не перепутать и не втянуть правую печеночную артерию в лигатуру, пузырную артерию перевязывают лишь после того, как убедятся в том, что перешла она на стенку желчного пузыря, где артерия разветвляется. Выделив пузырную артерию вблизи желчного пузыря, накладывают две шелковые лигатуры и только после этого пересекают артерию между ними. Пузырную артерию не следует отсекать вблизи центральной лигатуры, поскольку она может соскользнуть с культи артерии, вследствие чего возникнет кровотечение. Хирург допускает ошибку, если он, стремясь ускорить выполнение операции, захватывает артерию зажимами и пересекает ее между ними, а затем производит перевязку. Это может быть причиной кровотечения, если после снятия зажима лигатура порвется или соскочит. При перевязке пузырной артерии и пузырного протока хирург должен помнить, что нельзя накладывать на них зажимы, перевязывать и пересекать эти образования до тех пор, пока они не будут идентифицированы и не будет прослежен ход гепатикохоледоха проксимальнее впадения пузырного протока и пузырной артерии -до ее перехода в стенку желчного пузыря. При перевязке сосуда без тщательной препаровки может быть лигирована правая ветвь печеночной артерии, что приведет к развитию некроза печени. Иногда обстановка в ране бывает настолько сложной, что может поставить в тупик даже опытного хирурга, который не в состоянии решить, имеет ли он дело с кровеносным сосудом или желчным протоком. В такой ситуации помогает пробная пункция, осуществляемая тонкой инъекционной иглой. При обнаружении желчи следует выполнить операционную холангиографию, без которой практически невозможно решить, безопасно ли пересечение дополнительного желчного протока, а также пузырного протока при различных вариантах впадения печеночных протоков.
Повреждение собственной печеночной артерии и воротной вены во время холецистэктомии происходит крайне редко, чаще они страдают при остановке кровотечения из пузырной артерии. При возникновении подобных осложнений следует наложить сосудистый шов, поскольку перевязка собственной печеночной артерии и воротной вены, как правило, заканчивается летально [Диттман И., 1981].
При холецистэктом.ии очень большую опасность представляет случайное повреждение внепеченочных желчных протоков, расположенных от места впадения пузырного протока до ворот печени. При у далении желчного пузыря чаще происходит повреждение общего и правого печеночных протоков. Основными причинами этого являются: 1) кровотечение из пузырной или печеночной артерии; 2) ошибочные действия хирурга в области впадения пузырного протока в общий желчный проток; 3) аномалии желчных протоколе и сосудов, нераспознанные своевременно. При воспалительной инфильтрации тканей и выраженных рубцовых сращениях в воротах печени увеличивается вероятность повреждения и нормально расположенных желчных протоков. Однако, правильно выбрав методику холецистэктомии, можно предупредить эти осложнения, поэтому они не являются фатальными. Повреждений желчных протоков можно избежать, если: 1) не пересекать и не лигировать пузырный проток, не установив место его впадения в общий печеночный проток и не проследив ход последнего к воротам печени; 2) не производить остановку кровотечения в воротах печени «слепым» способом в «луже» крови; 3) помнить о многочисленных анатомических вариантах строения печеночных протоков и артерий и в том случае, если заподозрены аномалии протоков, до выполнения любых манипуляций на них произвести операционную холангиографию.
Как часто случайные повреждения желчных протоков своевременно выявляют во время операции, сказать трудно. По данным Б. Нидерле (1982), лишь 15% повреждений протоков обнаруживают и устраняют в ходе операции, а остальные - в разные сроки после нее. Ранение гепатикохоледоха во время оперативного вмешательства обычно определяют по начинающемуся истечению желчи. При точечном отверстии и недостаточном внимании хирурга оно может остаться незамеченным. В послеоперационном периоде в подобных случаях почти неизбежно развитие разлитого или отграниченного желчного перитонита, если отсутствует надежное дренирование подпеченочного пространства. В связи с этим, заканчивая операцию на желчных путях, хирург должен убедиться в отсутствии желчи в свободной брюшной полости. С этой целью после ее тщательного осушения следует сухим марлевым тупфером провести по тому месту, где расположены внепеченочные желчные протоки. В случае даже незначительного окрашивания его желчью нельзя приступать к ушиванию операционной раны, не убедившись в отсутствии повреждения желчных протоков. В сомнительных случаях следует повторно произвести холангиографию на операционном столе (рис. 12.19).
Иногда при разделении сращений в области ворот печени хирург может неожиданно пересечь желчный проток, ошибочно приняв его за кровеносный сосуд или рубцовый тяж. Характерный вид центрального и периферического концов пересеченного протока - в форме розеток, и выделение из них желчи свидетельствуют о возникшем осложнении.
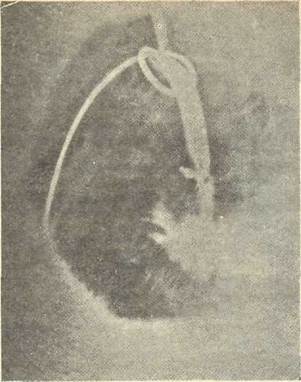
Рис. 12.19. Операционная холангиограмма. Контрастное вещество поступает за контур тени холедоха при его случайном повреждении.
К сожалению, чаще случайные повреждения желчных протоков остаются незамеченными, особенно в тех случаях, когда желчный проток не пересечен, а попал в лигатуру и когда при точечном отверстии не происходит скопления желчи в ране. В этих ситуациях в ближайшие дни после операции возникают постепенно нарастающая желтуха, истечение желчи через наружный подпеченочный дренаж либо желчный перитонит.
Ранение внепеченочных желчных протоков, оставшееся незамеченным и своевременно не ликвидированное, является грозным осложнением. Развивающийся в этих случаях желчный перитонит нередко заканчивается летально. В более легких случаях образуются отграниченные гнойники, наружные желчные свищи, рубцовые стриктуры желчных протоков, для устранения которых необходимо произвести сложные повторные операции. В связи с этим ранение общего печеночного
 Рис. 12.20. Ушивание поврежденного холсдоха на Т-образном дренаже, выделенном через его рану.
Рис. 12.20. Ушивание поврежденного холсдоха на Т-образном дренаже, выделенном через его рану.
протока, произошедшее во время оперативного вмешательства, должно быть выявлено и немедленно ликвидировано. При этом небольшое отверстие в стенке протока ушивают узловыми швами на атравматической игле. Швы следует накладывать в поперечном направлении, чтобы не сузитъ просвет протока. По этой же причине не рекомендуется использовать непрерывный шов. Для лучшей герметизации швов целесообразно применять циановрилатный либо фибриновый клей, который наносят по линии наложенных швов. Точечные отверстия могут быть надежно заклеены с помощью данного метода.
Если небольшое отверстие располагается в трудно доступном для ушивания месте, например на задней поверхности желчного протока, то можно применить метод Ситенко-Нечая, заключающийся в выполнении холедохотомим и дренировании Т-образным дренажем на удобном для этого участке протока. Поврежденный проток не зашивают, но к месту повреждения подводят отдельный дренаж. Основная масса желчи при этом будет поступать по Т-образному дренажу, который имеет больший диаметр, чем оставшееся неушитым отверстие в стенке протока. Желчь, поступающая в брюшную полость из раны протока, выводится по второму дренажу. После заживления раны общего желчного протока и выполнения контрольной фистулохолангиографии оба дренажа удаляют.
При наличии больших дефектов передней или боковой стенки общего желчного протока производят ушивание отверстия на Т-образном или обычном дренаже в сочетании с наружным дренированием подпеченочного пространства. В этих случаях дренаж из общего желчного протока может быть выведен через ушиваемую рану протока (рис. 12.20), однако целесообразнее выводить его через отдельное отверстие в стенке протока. Наружное дренирование значительно облегчает восстановление целости желчного протока, обеспечивает герметичность швов, способствует заживлению раны. При обширных повреждениях гепатикохоледоха, иссечении его фрагмента, а также при выраженных рубцово-воспалительных изменениях в этой области целесообразно использовать наружное

Рис. 12.21. Наружное трансназальное дренирование при ушивании поврежденного общего желчного протока.
Рис. J2.22. Ушивание пересеченного общего печеночного протока на «потерянном» транслапиллярном дренаже.

траспеченочное дренирование, оставляя при этом дренаж на 6-12 мес, чтобы предупредить сморщивание в зоне наложенных швов и развитие рубцовой стриктуры желчного протока. Применение «погружных» дренажей следует считать порочным методом. Будучи неуправляемыми, они либо отходят раньше времени, либо задерживаются на месте, инкрустируются солями желчных кислот и закупориваются, вызывая обтурационную желтуху, в связи с чем требуется повторная операция, если невозможно их удалить эндоскопическим методом.
Так же следует поступать при полном поперечном пересечении общего желчного протока. Сшивание концов протока конец в конец целесообразно производить атравматичной иглой редкими узловыми швами из синтетической рассасывающейся нити на дренаже, который выводят наружу. При этом следует учитывать, что трансназальный дренаж (рис. 12.21) больные обычно переносят тяжело, поэтому он может оставаться на месте лишь в течение нескольких дней, а транспапиллярный дренаж (рис, 12.22) опасен из-за возмож-

Рис. 12.23. Гепатикоеюноанастомоз при повреждении общего печеночного протока.
ного развития острого панкреатита. В связи с этим широко применять эти методы наружного дренирования нежелательно. В подобных случаях явное преимущество имеет чреспеченочное дренирование.
При случайной резекции общего желчного или общего печеночного протока и отсутствии возможности сблизить их концы до соприкосновения без натяжения можно рекомендовать наложение циркулярного шва после мобилизации двенадцатиперстной кишки по Кохеру. В том случае, если невозможно ушить дефект или сшить концы пересеченного протока, следует наложить один из билиодигестивных анастомозов - выполнить гепатико- или холедоходуоденостомию, гепатико- или холедохоеюностомию (рис. 12.33), гепатико- или холедохогастростомию. Последний способ применяют редко, обычно вынужденно, так как он менее физиологичен и анастомоз между желчным протоком и желудком чаще подвергается рубцеванию и облитерации.
Случайную перевязку гепатикохоледоха в большинстве случаев диагностируют после операции, когда развивается обтурационная желтуха, хотя для своевременного распознавания этого осложнения достаточно произвести зондирование протоков или операционную холангиографию тех случаях, когда во время вмешательства возникли осложнения и хирург производил опасные манипуляции с целью остановки кровотечения в зоне печеночных протоков. Если это осложнение обнаружено сразу, то лигатура должна быть немедленно снята, если же оно осталось незамеченным, а во время повторного вмешательства обнаружить или снять лигатуру невозможно, то в зависимости от уровня перевязки желчного протока накладывают анастомоз между общим печеночным протоком и двенадцатиперстной или тощей кишкой. Если после снятия лигатуры обнаружено размозжение стенки протока, то его резецируют и восстанавливают проходимость путем сшивания конец в конец или наложения гепатикодигестивного анастомоза.
В отдельных случаях из-за тяжелого состояния больного, технической сложности операции или недостаточной подготовки хирурга можно ограничиться наружным дренированием пересеченного протока и образованием полного наружного желчного свища. С этой целью дренажную трубку фиксируют в проксимальном конце протока и выводят ее через дополнительный прокол передней брюшной стенки наружу, а дистальный конец протока лигируют. После стихания воспалительной реакции сформировавшийся наружный желчный свищ ликвидируют при повторной реконструктивной операции на желчных протоках.
Следует отметить, что, хотя устранение повреждений желчных протоков в ходе операции и затруднено из-за их небольшого диаметра и тонких стенок, однако вмешательство производят все же в более благоприятных условиях, чем в поздние сроки после операции, когда из-за воспалительной реакции тканей наложенный шов менее надежен.
Таким образом, анализ собственных наблюдений и данных литературы показывает, что повреждения желчных протоков во время холецистэктомии можно предупредить, производя операцию предельно внимательно и бережно, а в технически сложных случаях применяя определенные приемы, позволяющие избежать неожиданных и опасных осложнений.
Повреждение печени и желудочно-кишечного тракта при холецистэктомии является менее опасным осложнением, чем ятрогенное повреждение желчных протоков. Печень в ходе операции можно повредить при неосторожном выделении желчного пузыря и сдавливании металлическими крючками-зеркалами. Описаны случаи разрывов печени вследствие сильного придавливания ее к краю ребер при попытке вытянуть и перегнуть кверху, для того чтобы сделать более доступными для манипуляций желчный пузырь и желчные протоки [Тальман И. М., 1965]. Такой прием не всегда удается выполнить и его можно использовать лишь в тех случаях, когда это получается легко и свободно. Его не следует применять у тучных больных и при механической желтухе, когда ткань органа очень легко рвется. Кровоточащие разорванные участки печени придавливают салфеткой, смоченной в горячем изотоническом растворе хлорида натрия, и ушивают, окончательный гемостаз производят с помощью цианокрилатного клея, вводимого под давлением из безыгольного инъектора, гемостатичеокой губки или биологической пленки.
Повреждение желудочно-кишечного тракта во время холецистэктомии чаще всего происходит при выраженном спаечном или инфильтративно-воспалительном процессе, когда трудно идентифицировать границы органов, а также при внутренних пузырно-дигестивных свищах. При наличии последних разобщение патологического соустья следует производить за счет участка стенки желчного пузыря, оставленного в виде венчика вокруг дефекта полого органа, что значительно облегчает ушивание отверстия в кишке либо желудке и предотвращает их рубцовую деформацию или стеноз. При выделении желчного пузыря из сращений с петлями кишки или желудком в трудных случаях необходимо вскрыть пузырь, удалить камни и дальнейшее его выделение производить по пальцу, введенному в его просвет. Десерозированиые участки кишки должны быть тщательно ушиты во избежание образования дуоденальных и толстокишечных свищей.
Следует отметить, что длительное выделение желчи наружу не всегда свидетельствует о незамеченном во время операции повреждении желчных протоков. Иногда она выделяется и после обычной холецистэктомии из пузырного ложа или пузырного протока при несостоятельности швов. Все это обусловливает необходимость всегда ушивать ложе желчного пузыря непрерывным кетгутавым швом на атравматичной игле после тщательно выполненного гемо- и холестаза. Подпеченочное пространство во всех случаях следует дренировать полихлорвиниловой трубкой, выведенной через дополнительный прокол передней брюшной стенки. Зашивание брюшной полости наглухо, по нашему мнению, небезопасно для больного. Тампонирование оправдано только в том случае, если невозможно остановить кровотечение из ткани печени.
К неудовлетворительным результатам холецистэктомии приводят некоторые ошибки стратегического и тактического характера, в первую очередь выполнение нерадикальных операций, когда наряду с удалением желчного пузыря не производят коррекцию холедохолитиаза или стеноза большого сосочка двенадцатиперстной кишки либо при наложении холедоходигестивного анастомоза и осуществлении папиллосфинктеропластйки без оснований оставляют желчный пузырь, что приводит к прогрессированию в нем воспалительного процесса [Шалимов А.А. и др., 1975; Качурин В.С, 1979; Пугачев А.Г. и др., 1982; Нидерле Б., 1982, и др.]. В настоящее время следует считать ошибкой выполнение «идеальной» холецистолитотомии у больных, которые могут легко перенести холецистэктомию. Хирурга следует справедливо упрекнуть в том случае, если он в ходе операции не использовал современные методы интраоперационной комплексной инструментальной диагностики и не провел во время оперативного вмешательства исследование других хорошо доступных органов брюшной полости.
В связи с этим всегда следует помнить, что вряд ли есть другие операции, сопряженные с таким риском, множеством неожиданностей, как операции на желчных путях. Техническая ошибка и минутная невнимательность хирурга могут принести больному столько вреда, что устранить его не удается до конца его жизни. Однако большинство ошибок можно предотвратить, если тщательно соблюдать ряд технических и
тактических правил.
Во-первых самое главное условие - четкое знание анатомии этой сложной области, наиболее частых вариантов строения внепеченочных желчных протоков и кровеносных сосудов, расположенных вблизи них. При развитии воспалительно-инфильтративного процесса в воротах печени эти взаимоотношения существенно изменяются, что мешает ориентироваться во время операции. Избежать ошибок позволяет правильно выбранный доступ, хорошее обезболивание, слаженная работа ассистентов, обеспечивающих необходимую экспозицию в операционной ране. Все это свидетельствует о том, чти для успешного выполнения операций на желчных путях необходимо создать условия, позволяющие использовать современные методы дооперационной и операционной диагностики. Всего этого можно добиться при выполнении операций в специализированных отделениях, оснащенных необходимой аппаратурой и располагающих квалифицированными специалистами.
Во-вторых, во время выполнения операций на желчных путях необходимо проводить комплексное инструментальное интраоперационное исследование, позволяющее установить характер поражения желчных протоков и предпринять необходимое оперативное вмешательство.
В-третьих, при осуществлении операции на желчных путях необходимо знать и строго выполнять ряд технических приемов, что позволит в каждом конкретном случае с успехом выйти из трудной ситуации и избежать тяжелых осложнений В связи с этим особое внимание следует уделять предотвращению ошибок и осложнений при операциях на желчном пузыре и желчных протоках, основываясь на анализе многолетнего опыта и многочисленных данных литературы. Авторы надеются, что приведенные рекомендации помогут практическим хирургам избежать наиболее часто встречающихся тактических и технических ошибок и предотвратить развитие осложнения после операций на желчных путях.
|