
Главная страница Случайная страница
КАТЕГОРИИ:
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Способы очищения ротовой полости от инородных предметов
|
|
после того, как рот пострадавшего открыт, очистите полость рта и глотку пальцами другой руки (II и III) или тампоном.
Твердое инородное тело, находящееся в полости глотки, необходимо удалить II и III пальцами, глубоко введенными, наподобие пинцета.
Если больной находится в сознании, то следует попытаться заставить его удалить инородное тело с помощьюкашляили попросить его очистить полость рта и глотку с помощьюсогнутого II пальца.
Указанные методы могут оказаться неэффективными. Тогда необходимо воспользоваться приемами сжатия (толчка) живота (рис. 10) и удара по спине (рис. 11). Последний оказывается достаточно эффективным у задыхающихся больных с обтурацией верхних дыхательных путей инородным телом, не утративших сознания, способных сохранить положение стоя или сидя. Находясь сзади, плотно охватите пострадавшего вокруг живота pyкaми. Сжатой в кулак кистью надавите на живот в области эпигастрия по направлению к грудине. Такое сжатие создаст повышенное давление в легких, которое вытолкнет инopoдное тело.
Для маленьких Прием «Буратино» детей перевернуть вниз головой и потрясти или 3-4 раза ударить ладонью на уровне лопаток. (рис. 12)
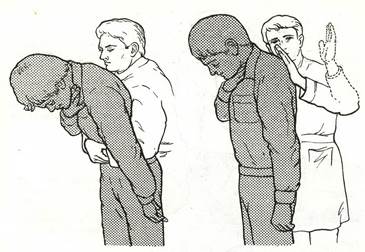
Рис. 10. Прием Геймлиха сжатия (толчка) живота в положении стоя. Рис. 11. Прием удара по спине в положении стоя.
Толчки производят по средней линии в область эпигастрия Удар производят в межлопаточную область ладонью.
вверх по направлению к грудине.

рис. 12. Прием «Буратино», придание постурального дренажа верхним дыхательным путям (опускание головы ниже
горизонтального уровня тела) с открыванием рта, чтобы содержимое могло выпасть(вытечь) из ротоглотки.
Освобождение различных бронхов от мокроты изменением положения тела
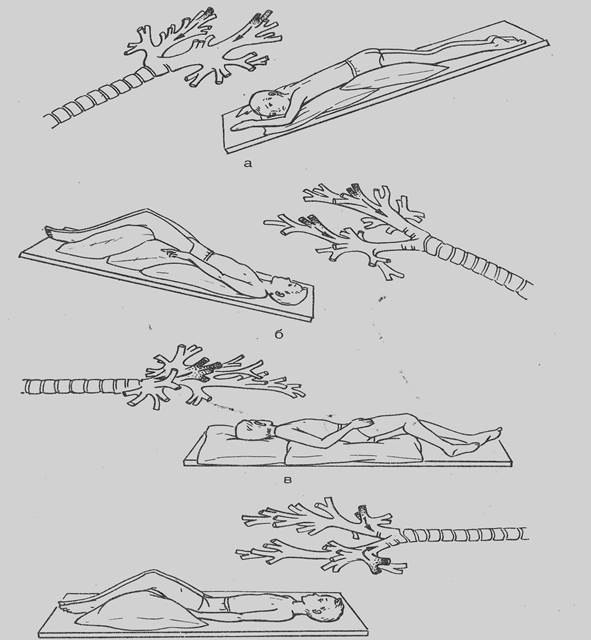
а – дренирование задненижних сегментов нижних долей обоих легких
б – дренирование передненижних сегментов нижних долей обоих легких
в – дренирование средней правого легкого
г – дренирование передних сегментов верних долей обоих легких
Если больной без сознания, то следует действовать следующим образом.
1. Удары по спине: пострадавшего положите на бок лицом к реаниматору, а грудная клетка должна находиться при этом на уровне колен последнего. Нанесите 3—7 сильных удара кистью руки в межлопаточной области (рис. 13).
 рис. 13 Прием удара по спине в положении лежа.
рис. 13 Прием удара по спине в положении лежа.
2. Горизонтальное сдавление живота: пострадавшего уложите па спину с запрокинутой головой. Располагают кисть правой руки на кисти левой строго по середине линии (во избежание травматизации внутренних органов) между пупком и мечевидным отростком и толчкообразно надавливают на область диафрагмы. Сдавление повторяют 3—5 раз (рис. 14).
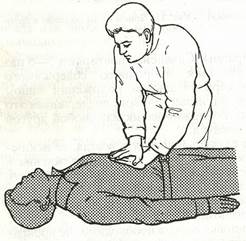 рис. 14 Прием горизонтального сдавления живота в положении лежа.
рис. 14 Прием горизонтального сдавления живота в положении лежа.
После удаления инородного содержимого оставьте пациента в горизонтальном положении лицом вверх на спине и отогнутой назад головой, поддерживая это положение руками или подложив валик или любой другой твердый предмет под лопатки.
Отгибание головы следует применять всегда, за исключением тех случаев, когда имеются явные повреждения в области шейного отдела позвоночника. Следует повторять попытки вентиляции легких и удаления инородного тела до тех пор, пока не появится возможность оказать квалифицированную медицинскую помощь.
При внезапной остановке сердца необходимо, не прекращая попыток восстановления проходимости дыхательных путей ИВЛ, приступить к наружному массажу сердца.
Второй этап реанимации. Этот этап включает ИВЛ. Проведение ИВЛ необходимо при остановке или резком угнетении дыхания даже при сохранной сердечной деятельности. Оптимальные условия для искусственного дыханий достигаются при комбинации максимального отгибания головы назад, смещения вперед нижней челюсти и раскрытия рта (тройной прием).
Вентиляция методом «изо рта в рот» содержит ряд последовательных процедур.
1. Запрокиньте голову больного (отогните голову кзади), положив одну руку ему на лоб и закрыв ноздри, а другую — под шею (рис. 15).

Рис.15. Подготовка пострадавшего к вентиляции легких методом « изо рта в рот».
2. Если рот пострадавшего закрыт, то откройте его одним из описанных ранее приемов и поддерживайте подбородок при слегка открытом рте.
3. Сделав глубокий вдох, плотно прижмите свои губы к губам пострадавшего и, прижавшись щекой к его носу, с силой вдуйте воздух в легкие (рис. 16).
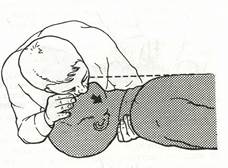
Рис. 16. Вентиляция легких методом «изо рта в рот» с одновременным визуальным
контролем за грудной клеткой пострадавшего.
Если разгибание головы и интенсивный выдох не приводят к заметному движению грудной клетки, то необходимо выдвинуть нижнюю челюсть пациента вперед.
Для успешного осуществления ИВЛ более важное значение имеет поступление достаточного объема воздуха в легкие, чем высокая частота дыхания. Поэтому надо следить, чтобы после каждого выдоха грудная клетка пациента расширялась. В целях гигиены наложите на рот пациента салфетку или платок.
Если ИВЛ проводят ребенку, то вдувание воздуха надо делать осторожно, не используя всю жизненную емкость легких, во избежание разрыва легочной ткани. Для детей грудного возраста достаточно объема воздуха, находящегося в ротовой полости реаниматора.
4. Если грудная клетка пострадавшего заметно поднимается, то следует отвести лицо в сторону и дать пострадавшему возможность сделать пассивный выдох (рис. 17).
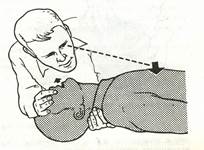
Рис. 17. Пассивный; выдох через рот.
5. Когда выдох закончится, проведите следующее глубокое раздувание, которое у взрослых повторяют через каждые 5 с (12 раз в 1 мин), а у детей — через каждые 3 с (20 раз в 1 мин).
После 3—5 глубоких и интенсивных раздуваний легких следует определить наличие или отсутствие пульса на сонных артериях. Если пульс не определяется, то продолжите ИВЛ и одновременно приступайте к наружному массажу сердца.
Для предотвращения во время ИВЛ попадания воздуха в желудок или задержки его там в интервалах между вдуваниями следует слегка надавливать рукой на эпигастральную область пострадавшего (между грудиной и пупком).
В тех случаях, когда по каким-либо причинам первые попытки дыхания «изо рта в рот» затруднительны, используйте прием вентиляции «изо рта в нос». Вентиляция методом «изо рта в нос» осуществляется следующим образом.
1. Отогните голову пострадавшего кзади. Одной рукой фиксируйте подбородок больного и закройте его рот I пальцем (рис. 18).
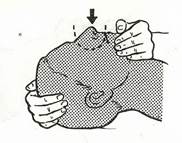
Рис. 18. Подготовка пострадавшего к вентиляции «изо рта в нос».
2. Сделав глубокий вдох, плотно прижмите губы к носу пострадавшего и вдувайте воздух в нос (рис. 19).
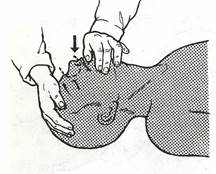
Рис. 19. Вентиляция легких методом «изо рта в нос» (стрелкой показано расположение рта реаниматора).
3. Для того, чтобы пострадавший смог сделать пассивный выдох откройте ему рот. Рис 20
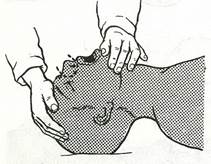
Рис. 20. Пассивный выдох через рот с фиксацией нижней челюсти.
Как при первом («изо рта в рот»), так и при втором («изо рта в нос») методах ИВЛ последовательность действий реаниматора после установления срока отсутствия сознания следующая:
1) делают 3—5 глубоких раздуваний легких;
2) определяют пульс;
3) при наличии пульса продолжают раздувание легких в ритме, указанном выше;
4) при отсутствии пульса одновременно с ИВЛ начинают наружный массаж сердца.
Третий этап реанимации. Задача этого этапа — поддержание кровообращения методом непрямого массажа сердца. Диагноз остановки сердца ставится в случае потери сознания, остановки или атонального дыхания, цианоза или резкой бледности кожных покровов и отсутствия пульса на крупных артериях (сонной или бедренной). Необходимо помнить, что в таких условиях расширение зрачков (несомненный признак клинической смерти) может наступить более чем через 1 мин после остановки сердца, а у некоторых пострадавших они вообще не расширяются. Поэтому диагностическая ценность мидриаза в начальном периоде реанимации имеет относительное значение. Отсутствие тонов сердца при прослушивании также не является диагностически достоверным признаком его остановки.
Важно помнить, что только отсутствие пульса на сонных артериях — несомненный признак остановки сердца.
Среди причин остановки сердца выделяют первичные и вторичные.
Первичная остановка сердца является результатом ишемии миокарда и последующей фибрилляции желудочков (острый инфаркт), предшествующих заболеваний сердца, поражения электрическим током, извращенной реакции на некоторые лекарственные средства.
В условиях катастроф чаще имеют дело со вторичной остановкой сердца, возникающей, например, в результате асфиксии или массивного кровотечения.
Причинами асфиксии в свою очередь являются вдыхание токсичных газов с последующим отеком легких, обтурация дыхательных путей, острое нарушение мозгового кровообращения с резким падением артериального давления и остановкой дыхания.
Внезапная полная остановка кровообращения любого происхождения приводит к потере сознания (в течение 15 с), атональному дыханию (в течение 30—60 с), остановке дыхания и расширению зрачков (в течение 30-—60 с).
Если у пострадавшего сохранено сознание, но существует угроза внезапной остановки сердца, то следует его инструктировать о мерах самопомощи.
Установлено, что после внезапного начала фибрилляции желудочков активное покашливание способно поддерживать кровоснабжение мозга, достаточное для сохранения сознания больного.
Больным с повышенным риском остановки сердца рекомендуют следующее. Если они почувствуют, что сердце «как бы остановилось», то они должны позвать на помощь и сразу же начать ежесекундно энергично кашлять, делая между кашлевыми толчками глубокие вдохи. Это поможет в течение определенного времени не потерять сознание.
Прием активного покашливания не следует использовать больным с предшествующим тяжелым поражением сердца.
Начинать р. необходимо с ИВЛ, но внезапно умерших и других с подозрением на фибрилляцию желудочков сердца, начинают реанимировать с прекардиального удара (удар кулаком в середину грудины с расстояния 20-40 см, 1-2 раза в надежде на то, что восстановится синусовый ритм)
Фибрилляцию миокарда можно предполагать у людей в состоянии: асфиксии, переохлаждения, после электротравмы, передозировки сердечными гликозидами, отравления ФОВ и другими кардиотропными ядами, умирания на фоне пароксизмальной желудочковой тахикардии, групповых или ранних желудочковых экстрасистол. Ее можно заподозрить по ответной реакции сердечнососудистой системы реанимируемого на закрытый массаж сердца.
Если во время массажа появляются признаки эффективного кровообращения (определяется пульсовой толчок на сонных артериях, суживаются зрачки, возникают дыхательные движения или делаются попытки вдоха), которые вскоре исчезают после прекращения закрытого массажа сердца и быстро появляются вновь после возобновления массажа, но самостоятельная сердечная деятельность не восстанавливается, с известной долей достоверности можно предполагать, что у человека, которому оказывается помощь, — фибрилляция желудочков сердца. Достоверно диагностировать это состояние можно лишь по результатам электрокардиографии или кардиомониторинга
При наличии признаков клинической смерти, вне зависимости от причины остановки сердца, необходимо немедленно начать наружный массаж сердца (в сочетании с ИВЛ).
Расположение сердца между позвоночником и грудиной позволяет в случае его остановки обеспечить искусственное кровообращение путем сжатия этого органа между ними (рис. 21, а).
Рис. 21. Механизм наружного массажа сердца.(а, б, в)
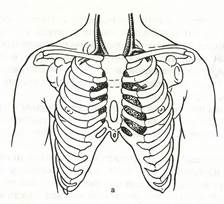 а — расположение сердца по отношению к ребрам и грудине
а — расположение сердца по отношению к ребрам и грудине
Сжатие сердца между грудиной и позвоночником сопровождается изгнанием крови из сердца, легких и крупных сосудов. Кровоток при этом в сонных артериях составляет всего 30% от нормы, что недостаточно для восстановления сознания, но может поддерживать минимальный обмен, обеспечивающий жизнеспособность мозга (рис. 21, б).
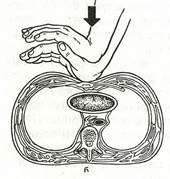 б — сжатие сердца и сосудов между грудиной и позвоночником при надавливании на грудину;
б — сжатие сердца и сосудов между грудиной и позвоночником при надавливании на грудину;
Прекращение давления на грудину ведет к тому, что грудная клетка в силу своей эластичности расширяется, сердце пассивно наполняется кровью (рис. 21, в).