
Главная страница Случайная страница
КАТЕГОРИИ:
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
СЕРЦЕВО-СУДИННА СИСТЕМА
|
|
• Ембріональний розвиток серцево-судинної системи:
а)розвиток серця і судин у плода;
б)кровообіг плода в різні періоди ембріогенезу.
• Анатомо-фізіологічні особливості серцево-судинної
системи у новонароджених:
а)серце в період новонародженості;
б)регуляція серцево-судинної системи у новонарод
жених.
• Вікові зміни органів кровообігу.
• Геронтологічні зміни органів кровообігу.
• Порушення, які виявляють під час обстеження органів кровообігу.
• Питання для самоконтролю.
Серцево-судинна система включає серце, вінцеві судини, магістральні судини (аорту, легеневу артерію), периферійні судини (артерії, вени), капіляри. Органи кровообігу підтримують гомеостаз організму, виконують функцію транспорту кисню і поживних речовин до всіх органів і тканин, а також функцію виведення вуглекислого газу, продуктів обміну з тканин та органів.
Ембріональний розвиток серцево-судинної сисеми
Розвиток серця і судин у плода
Розвиток серця у плода починається з 3-го тижня внутрішньоутробного розвитку з мезодерми, яка утворює нутрощевий (вісцеральний) листок. У ділянці майбутньої шиї плода з'являються дві закладки серця у вигляді трубок. Вони зближуються і зростаються, а перетинка між ними розсмоктується. Утворюється трубчасте серце. Хвостовий кінець його розширений, він утворює венозну пазуху. Звужений кінець (конус) у майбутньому утворює аорту. Середня частина трубки розширюється, з неї розвиваються шлуночки серця. Трубка вигинається у вигляді букви S. Хвостовий кінець утворює передсердя. Між ними трубка звужується, на цьому місці формується передсердно-шлуночковий отвір. На 4-му тижні серце стає двокамерним, як у риб. Клапани є тільки між венозною пазухою та передсердям. Наслідком швидкого заростання шлуночків є поворот серця навколо осі, яка близька до фронтальної.
Тому шлуночок розміщується каудально відносно передсердя і ліворуч від нього. З лівого виросту венозної пазухи утворюється вінцева пазуха. Сама венозна пазуха зміщується вправо й утворюватиме частину майбутнього передсердя. Правий бік венозної пазухи стає складкою на дорсальному боці передсердя, яка в подальшому спрямовуватиме артеріальну кров з нижньої порожнистої вени до овального отвору і в ліве передсердя.
Поділ передсердя починається наприкінці 4-го тижня. По боках передсердя утворюються вушка. Уже до кінця 5-го тижня утворюється перетинка і серце стає трикамерним, як у амфібій. Передсердя сполучаються між собою через овальний отвір, який має клапан з лівого боку.
Поділ шлуночка починається на 6-му тижні. Перетинка починає рости з верхівки шлуночка до передсердя. Деякий час у верхній частині перетинки зберігається отвір; така стадія нагадує розвиток серця в рептилій. Розвиток шлуночка завершується протягом 7-го тижня. Одночасно загальний артеріальний стовбур поділяється на аорту і легеневу артерію. Клапанний апарат серця утворюється після росту перетинок серця. М'язова тканина провідної системи серця з'являється дуже рано, одночасно зі скоротливим міокардом.
На 4-му тижні зачаток пазухо-передсердного вузла міститься в сітці венозної пазухи справа. Від нього розходяться м'язові клітини провідної системи в напрямку до передсердно-шлуночкового вузла. Зліва в стінці венозної пазухи містяться клітини провідної системи, які пізніше включатимуться в міжшлуночкову перетинку і входитимуть до складу передсердно-шлуночкового вузла. З кінця 2-го місяця починається переміщення серця з ділянки шиї в грудну порожнину.
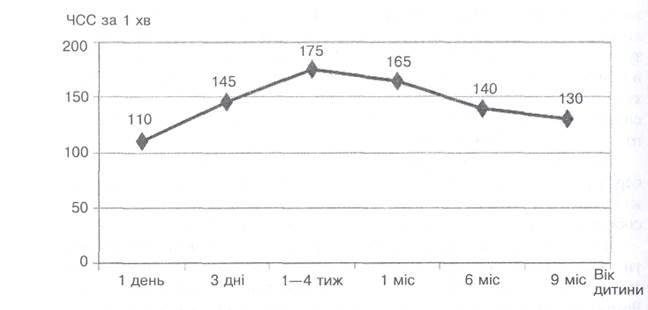
Скорочення серцевого м'яза починаються на 22—23-й день, відразу після утворення трубчастого серця. У цей час довжина ембріона близько З мм. На 5-му тижні скорочення серця слабкі й аритмічні. Уже на 6-му тижні скорочення міокарда стають ритмічними з частотою 110 за 1 хв. Частота серцевих скорочень (ЧСС) збільшується і на 8—12-му тижні становить 165—170 за 1 хв. На 6-му місяці внутрішньоутробного розвитку в ембріона ЧСС зменшується до 140 за 1 хв, а перед народженням дорівнює 130 за 1 хв (мал. 27). Короткочасне сповільнення ЧСС до 70—100 за 1 хв спостерігається під час рухів плода.
Тривалість серцевого циклу в плода менша, ніж у новонародженого (у плода — 0, 48 с, у дитини — 0, 8 с). Систола на 10 % перевищує діастолу (за тривалістю).
Головна особливість діяльності серця у плода полягає в тому, що обидва шлуночки виштовхують кров в аорту. Через мале коло проходить лише невелика частина крові. Максимальний тиск, який створюється правим шлуночком, у плода становить 60—70 мм рт. ст., тобто він вищий, ніж у дорослих (25 мм рт. ст.). Максимальний тиск у лівому шлуночку плода становить 50—60 мм рт. ст.
Мал. 27. Частота серцевих скорочень у плода під час внутрішньоу
тробного розвитку
Збільшений тиск у правому шлуночку плода пояснюється тим, що кров, яка виштовхується з нього, долає опір стінки артеріальної протоки.
Серце у плода маленьких розмірів (у 8 міс його об'єм становить 3 мл), але воно забезпечує тканини плода в 2—3 рази більшого кількістю крові, ніж у дорослих. Регуляція діяльності серця плода складається з двох рівнів: внутрішньосерцевого та зовнішньосерцевого. У плода чітко виражена залежність систолічного об'єму крові від ЧСС. Збільшення ЧСС призводить до збільшення систолічного об'єму. У такому типі регуляції є обмежувальний механізм.
Чутливість серця до ацетилхоліну спостерігається на 5—6-му тижні ембріогенезу. Чутливість серця до норадреналіну дуже низька. Особливістю серця плода є низька реактивність на зміни позаклітинної концентрації іонів кальцію, що узгоджене з високою здатністю міокарда до скорочення. Це пояснюється розвинутими механізмами транспортування кальцію до міофібрил та його виведення.
Кровообіг плода в різні періоди ембріогенезу
Через 6—7 днів після запліднення зародковий мішок імплантується в слизову оболонку матки, потім відбувається втілення ворсинок трофобласта в стінку матки. Цей процес супроводжується руйнуванням кровоносних судин матки й утворенням у ній лакун, які містять материнську кров.
Через декілька днів утворюється хоріон, ворсинки якого розташовуються в лакунах і кров лакун омиває їх. Процес формування хоріона займає 2 тиж. У цей час ембріон не має власної кровоносної системи і використовує поживні речовини, що містяться в жовточному мішку, а також отримує їх із тканин матки. Кровоносні судини розвиваються з мезенхіми в жовточному мішку, у ворсинках хоріона, а пізніше --у тілі ембріона. Через 20— 21 день після запліднення починає працювати серце ембріона і забезпечує циркуляцію крові по судинах ембріона та жовточного мішка, які зв'язані між собою судинами пупкового канатика (2 артерії та 1 вена).
Утворення у ворсинках хоріона кровоносних капілярів та збільшення ворсинок хоріона призводить до утворення плаценти. Ворсинки вкриті хоріальним епітелієм, омиваються материнською кров'ю лакун. Кров плода відділена від крові матері плацентарною мембраною, що складається з ендотелію капілярів пупкових судин і двох шарів клітин, які утворюють стінки хоріальних ворсинок (товщина плацентарної мембрани - 2— 6 мкм). Перехід на плацентарний кровообіг відбувається наприкінці 2-го місяця розвитку ембріона (мал. 28).
Обмін речовин між кров'ю матері й кров'ю плода відбувається через велику площу поверхні, яка забезпечується сильним розгалуженням ворсинок хоріона. На останніх місяцях вагітності маса плаценти становить 600 г, площа її поверхні — 7 м2.
Перехід речовин через мембрану плаценти відбувається дифузно, а також активно, з витратами енергії клітин плацентарної мембрани. Завдяки активному транспорту в крові плода спостерігається висока концентрація іонів натрію, кальцію, калію та вітамінів В1, В6, В12, С.
Деякі речовини не проходять через плацентарну мембрану. Плацентарний бар'єр непроникний для речовин з молекулярною масою 300. Не проходять більшість білків, бактерій, вірусів.
Артеріальна кров збирається з капілярів ворсинок плаценти і по непарній пупковій вені, яка входить до складу пупкового канатика, надходить до організму плода. Довжина пупкового канатика наприкінці вагітності —- 50 см. Пупкова вена в організмі плода проходить до воріт печінки, де утворюється декілька гілок, які зливаються з ворітною веною. Печінка отримує найбільш насичену киснем кров. Частина цієї крові через венозну протоку (аранцієва протока) потрапляє в нижню порожнисту вену і змішується з венозною кров'ю, що рухається по ній. Вище в нижню порожнисту вену впадає печінкова вена, що несе венозну кров із печінки. З нижньої порожнистої вени змішана кров потрапляє в праве передсердя. Сюди надходить кров із верхньої порожнистої вени від голови та верхніх кінцівок.
 |
Мал. 28. Кровообіг плода
З правого передсердя кров потрапляє через овальний отвір у ліве передсердя, а далі в лівий шлуночок і аорту, а також із правого передсердя кров потрапляє в легеневий стовбур. Опір судин малого кола кровообігу дуже великий (у 5 разів більший, ніж опір судин великого кола), тому більша частина крові з правого шлуночка проходить через артеріальну (боталову) протоку в низхідну частину аорти. Таким чином в аорту потрапляє кров і з лівого, і з правого шлуночків (вони працюють разом).
Через мале коло протікає лише 10 % об'єму крові, мале коло у плода практично не функціонує. Хвилинний об'єм крові у плода збільшений і наприкінці вагітності становить 750 мл (у новонародженої дитини — 400 мл).
Через тканини плода проходить не вся кров, частина її по двох пупкових артеріях тече до плаценти. Інтенсивність кровотоку в плода становить 195 мл за 1 хв, а в дорослих — 70 мл за 1 хв.
Анатомо-фізіологічні особливості серцево-судинної системи