
Главная страница Случайная страница
КАТЕГОРИИ:
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Лечение. Оценить соответствие проводимого ребёнку базисного лечения степени тяжести бронхиальной астмы позволяет табл
|
|
Оценить соответствие проводимого ребёнку базисного лечения степени тяжести бронхиальной астмы позволяет табл. 17-21.
Таблица 17-21.
Ступенчатый подход к базисному лечению бронхиальной астмы у детей*
| Ступень 1 Лёгкая | Ступень 2 Среднетяжёлая | Ступень 3 Тяжёлая |
| Базисная терапия, направленная на предупреждение приступа | ||
| Стабилизаторы мембран тучных клеток | Стабилизаторы мембран тучных клеток, при малой эффективности в течение 6—8 нед — средние дозы ингаляционных глюкокортикоидов | Ингаляционные глюкокортикоиды — высокие дозы. При неполном контроле повысить их дозу или + пероральные глюкокортикоиды (1—2 нед) |
| Пролонгированные: теофиллины или бетта2-адреноагонисты | ||
| Симптоматическое лечение (для быстрого купирования симптомов) | ||
| Эпизодически: бетта2-адреноагонисты и (или) ипратропия бромид или аминофиллин 5 мг/кг | бетта2-адреноагонисты до 4 раз в сутки и (или) ипратропия бромид или аминофиллин в разовой дозе 5 мг/кг |
* Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактики». — М., 1997.
Алгоритм лечения приступа бронхиальной астмы показан на рис. 17-2.
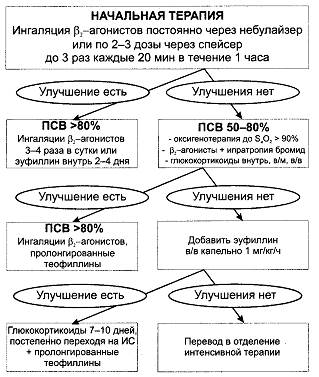
Рис. 17-2. Алгоритм лечения приступа бронхиальной астмы.
В условиях скорой помощи препаратами выбора являются бетта2 -адреноагонисты, предпочтительно в форме ингаляций через небулайзер.
• Дексаметазон в/м в дозе 0, 6 мг/кг массы тела или
•Сальбутамол в виде:
o дозированного аэрозоля по 1—2 дозы 3—4 раза в сутки или
o ингаляций через небулайзер по 1, 25-2, 5 мг 3-4 раза в сутки или
o внутрь в дозе 3-8 мг/сут или
• Фенотерол:
o дозированный аэрозоль (например, беротек Н*) 2 дозы (200 мкг), повторно 1 доза (100 мкг) через 5 мин или
o беротек* — раствор для ингаляций через небулайзер 1 мг/мл фенотерола: детям до 6 лет 50 мкг/кг (10 капель соответствуют 0, 5 мл), детям 6-14 лет — до 1, 0 мл (20 капель), 3-4 раза в день или
• Фенотерол + ипратропия бромид:
o дозированный аэрозоль (беродуал*: в 1 дозе 50 мкг фенотерола и 20 мкг ипратропия бромида) по 1-2 ингаляции 2-3 раза в сутки;
o беродуал* — раствор для ингаляций через небулайзер (в 1 мл 0, 5 мг фенотерола и 0, 25 мг ипратропия бромида): детям до 6 лет до 50 мкг/кг фенотерола (10 капель соответствуют 0, 5 мл) на приём, детям 6-12 лет — 10-40 капель на приём 3 раза в день.
- Если ребёнок применяет дозированные аэрозоли, их лучше вводить через спейсер по 1—2 дозы каждые 20 мин в течение 1 часа. о При отсутствии небулайзера бетта2-адреноагонист можно вводить в/м, при нетяжёлых приступах — внутрь.
- Добавление ипратропия бромида [атровент* — 20 мкг/доза, беродуал* (МНН: фенотерол + ипратропия бромид)] повышает эффективность лечения.
- Лечившиеся ранее по поводу астматического статуса дети должны получить дозу глюкокортикоида (дексаметазон в/м) в начале даже нетяжёлого приступа или, по крайней мере, при отсутствии эффекта от первой дозы бетта2-адреноагониста.
• При нетяжёлых приступах, снимаемых бетта2- адреноагонистами, госпитализация не показана. По окончании приступа глюкокортикоиды отменяют сразу, так как кратковременное их введение не влияет на функции надпочечников. Дальнейшее лечение на фоне базисной терапии, определяемой по степени тяжести бронхиальной астмы, проводят бетта2 -адреноагонистами. Интенсивность лечения зависит от стойкости симптоматики.
Вместо бетта2-адреноагонистов допустимо применение эуфиллина* (МНН: аминофиллин) внутрь в разовой дозе 4—5 мг/кг (максимально) при 3—4 приёмах в сутки. Эуфиллин* часто даёт побочные реакции, поэтому необходимо тщательное наблюдение.
• При тяжёлом приступе и астматическом статусе показана госпитализация. На догоспитальном этапе на фоне оксигенации и гидратации по показаниям (в/в со смесью равных частей 0, 9% р-ра натрия хлорида и 5% р-ра декстрозы 10-20 мл/кг в течение 3-5 ч) вводят:
o бетта2-адреноагонисты каждые 20 мин;
o глюкокортикоиды в/в или в/м в высоких дозах (табл. 17-22);
o фторированные глюкокортикоиды (дексаметазон) и гидрокортизон часто более эффективны, чем преднизолон.
Таблица 17-22. Глюкокортикоидные препараты
| Препарат | Доза внутрь | Доза парентерально |
| Гидрокортизон | 5 мг/(кг х сут) | в/м 25мг/(кг х сут) |
| Преднизолон | 1—2 /(кг х сут) | в/м, в/в 5—10 мг/(кг х сут) |
| Триамцинолон | 0, 5-1, 0 /(кг х сут) | |
| Метилпреднизолон | 2—4 мг/(кг х сут) | При шоке в/в до 30 мг/кг на одно введение |
| Дексаметазон | 0, 1-0, 2 мг/(кг х сут) | в/м, в/в 0, 5-1, 0 мг/(кг х сут) |
o При отсутствии от этой терапии в течение часа эффекта вводят эуфиллин* в/в:
- начальная доза 5 мг/кг за первые 30 мин инфузии;
- далее по 1 мг/кг/ч капельно или дробно каждые 4—6 ч.
o Во время приступа, особенно тяжёлого, следует избегать седативных средств, а также муколитиков (ацетилцистеин), которые могут усилить обструкцию. Антибиотики назначают только при наличии явного очага бактериальной инфекции.
o Контроль за лечением приступа бронхиальной астмы осуществляют по степени выраженности объективных признаков (диспноэ, участие вспомогательных мышц, выраженность дыхательных шумов, пневмотахометрия, при тяжёлых приступах — газовый состав крови).
o Важно разъяснить родителям нецелесообразность и опасность применения неэффективных препаратов [но-шпа* (МНН: дротаверин), папаверин, бронхолитин* (глауцин + эфедрин + базиликовое масло)], что препятствуют эффективному лечению. Популярная фитотерапия (лекарственные травы) может быть опасной при пыльцевой сенсибилизации. Немедикаментозные методы лечения: дыхательные приёмы, физиотерапия, акупунктура, спелеотерапия, — можно использовать, но не как самостоятельные, а только как вспомогательные методы на фоне базисной терапии. Снятие лёгкого приступа с помощью некоторых из них возможно, но вряд ли целесообразно при наличии простых и безопасных современных препаратов, действующих быстрее и надёжнее.